Trwa akcja uodparniania Polaków przeciwko wirusowi SARS-CoV-2 w ramach Narodowego Programu Szczepień. Wiele osób przyjęło już szczepionkę, ale niektórzy dopiero mają to w planach. Wyjaśniamy najważniejsze kwestie dotyczące bezpieczeństwa i skuteczności szczepionek oraz uzupełniamy na bieżąco informacje o możliwości szczepienia się przeciwko COVID-19.
- Które szczepionki i kiedy będą dostępne?
- Czy w Polsce będą dostępne szczepionki z Chin i Rosji?
- Czy mogę gdzieś kupić szczepionkę przeciwko COVID-19?
- Czy szczepienie przeciwko COVID-19 jest obowiązkowe?
- Czy będę mógł wybrać, którą szczepionką na COVID-19 chcę się zaszczepić?
- Kiedy będę mógł się zaszczepić?
- Co zrobić, jeśli przepadł mi termin szczepienia?
- Gdzie zapisać się na szczepienie?
- Jak przygotować się do szczepienia przeciwko COVID-19?
- Czy będzie możliwość zaszczepienia się przeciwko COVID-19 w domu?
- Czy szczepionka przeciwko COVID-19 jest bezpieczna?
- Czy szczepionka przeciwko COVID-19 jest skuteczna?
- Jak długo będę mieć odporność przeciwko COVID-19 po zaszczepieniu?
- Czy można się szczepić przeciwko COVID-19 zaraz po szczepieniu przeciwko grypie?
- Czy osoba, która przechorowała COVID-19 powinna się dodatkowo zaszczepić?
- Jak wygląda szczepienie?
- Jak zaszczepić dziecko przeciwko COVID-19?
- Czy będzie identyfikator dla osób zaszczepionych?
- Czy osoba zaszczepiona jest zwolniona z kwarantanny?
- Kto nie może się zaszczepić przeciwko COVID-19?
- Czy u osób z niedoborami odporności i po przeszczepach szczepionka może być niebezpieczna?
- Czy osoba chorująca na nowotwór może zaszczepić się przeciwko COVID-19?
- Czy pacjenci z zaburzeniami krzepnięcia mogą szczepić się przeciwko COVID-19?
- Czy cudzoziemiec może zaszczepić się przeciwko COVID-19?
- Czy to prawda, że szczepionka przeciwko COVID-19 powoduje zakrzepy i zatory?
- Dlaczego powinniśmy się zaszczepić na COVID-19?
Które szczepionki i kiedy będą dostępne?
Do Polski jako pierwsza trafiła szczepionka firmy Pfizer/BioNTech pod nazwą Comirnaty. 21 grudnia 2020 uzyskała ona pozytywną opinię EMA - Europejskiej Agencji Leków. W Unii Europejskiej, w tym w Polsce szczepienia rozpoczęły się 27 grudnia 2020.
Szczepionka Comirnaty Pfizer i Spikevax (COVID-19 Vaccine Moderna) to szczepionki w technologii mRNA. Natomiast AstraZeneca (preparat Vaxzevria) oraz Janssen Pharmaceutica NV/Johnson&Johnson wybrały opracowanie szczepionki wektorowej, zawierającej zmodyfikowane wirusy, które zawierają gen odpowiedzialny za wytwarzanie białka SARS-CoV-2, wzbudzającego odporność. Piątą zarejestrowaną szczepionką jest Nuvaxovid - w tym preparacie podawany jest gotowy produkt, czyli białko S koronawirusa. W Polsce ma być dostępna na początku 2022 roku.
Czy w Polsce będą dostępne szczepionki z Chin i Rosji?
Na terenie Unii Europejskiej dostępne są szczepionki zaakceptowane przez Europejską Agencję Leków i wyłącznie te preparaty są dostępne w naszym kraju. Z regulacji europejskich wyłamały się Węgry, które wydały zgodę na stosowanie leków niedopuszczonych do obrotu na terytorium UE - szczepionek z Rosji i Chin.
Rosja ma już kilka szczepionek przeciwko COVID-19, między innymi wspomniany powyżej Sputnik V, który był pierwszą na świecie zarejestrowaną szczepionką przeciwko COVID-19 - Rosjanie dopuścili ją w swoim kraju w sierpniu 2020 roku. Według wyników badań opublikowanych na łamach Lacet ma ona 91,6% skuteczności. Drugim preparatem jest EpiVacCorona, a trzecim CoviVak. Także Chińczycy intensywnie pracują nad własnym produktem, najbardziej zaawansowane są szczepionki Vero, CoronaVac i Convidecia.
Oceną szczepionki Vero Cell firmy Sinovac już zajmuje się Europejska Agencja Leków i prawdopodobne, że to właśnie ten preparat zostanie dopuszczony na nasz rynek jako pierwsza szczepionka pochodząca z Azji.
Czy mogę gdzieś kupić szczepionkę przeciwko COVID-19?
Szczepionki przeciwko COVID-19 nie znajdują się w sprzedaży aptecznej i nie można ich także kupić w Polsce w inny sposób (np. płacąc za szczepienie w przychodni).
W sprawie statusu właścicielskiego szczepionek przeciwko COVID-19 wypowiedziało się jednoznacznie Ministerstwo Zdrowia - są one własnością Skarbu Państwa i nie mogą być przedmiotem odsprzedaży.
Nie można wykluczyć, że w przyszłości będą możliwe szczepienia komercyjne, jednak nie należy się spodziewać, że nastąpi to w najbliższym czasie.
Czy szczepienie przeciwko COVID-19 jest obowiązkowe?
Aktualnie szczepienie przeciwko COVID-19 nie jest obowiązkowe dla wszystkich. Ministerstwo Zdrowia wprowadza jednak w stosunku do medyków obowiązek poddania się szczepieniu ochronnemu, którego efektem będzie otrzymanie unijnego cyfrowego zaświadczenia w terminie nie późniejszym niż do dnia 1 marca 2022 roku. Grupy zawodowe, których dotyczy obowiązek to:
- osoby wykonujące zawód medyczny w podmiotach wykonujących działalność leczniczą oraz osoby wykonujące czynności zawodowe w tych podmiotach, inne niż wykonywanie zawodu medycznego;
- osoby zatrudnione oraz osoby realizujące usługi farmaceutyczne, zadania zawodowe lub czynności fachowe w aptece ogólnodostępnej lub punkcie aptecznym;
- studentów kształcących się na kierunkach przygotowujących do wykonywania zawodu medycznego.
Możliwe, że w przyszłości podobny obowiązek będzie dotyczył również służb mundurowych i nauczycieli.
Czy będę mógł wybrać, którą szczepionką na COVID-19 chcę się zaszczepić?
Możliwość wyboru szczepionki zależy od zaopatrzenia danego punktu szczepień, który przyjmuje tak zwaną "ofertę" z Agencji Rezerw Strategicznych na dostawę szczepionek konkretnych firm w kolejnych tygodniach. Na bazie harmonogramu dostaw punkt tworzy kalendarz rejestracji i wolnych miejsc na szczepienie. Na tej podstawie można zarejestrować się na termin szczepienia w dniu, kiedy dany punkt będzie dysponował interesującym Cię preparatem. O kwalifikacji do podania konkretnego preparatu decydować mogą także względy medyczne (np. ograniczenia wiekowe, przeciwwskazania czy zasady podawania dawki dodatkowej oraz boostera - dawki przypominającej).
Kiedy będę mógł się zaszczepić?
Proces szczepienia Polaków został pierwotnie podzielony na cztery etapy, uwzględniające pierwszeństwo w przyjęciu szczepionki dla określonych grup np. medyków czy seniorów. Aktualnie odstąpiono od tego modelu.
Od 9 maja 2021 każdy chętny powyżej 18. roku życia może zarejestrować się na szczepienie. Wprowadzono także przepis, że w przypadku pojawienia się ryzyka niewykorzystania szczepionki, będzie możliwe szczepienie każdej pełnoletniej osoby. Szczepienie dzieci od 12. roku życia rozpoczęło się 7 czerwca 2021 w punktach szczepień populacyjnych i powszechnych. Od 14 grudnia 2021 roku na szczepienie można zapisywać dzieci powyżej 5. roku życia.Co zrobić, jeśli przepadł mi termin szczepienia?
Jeśli jesteś w takiej sytuacji, że nie mogłeś przyjąć szczepionki (niezależnie od jej rodzaju i dawki) w wyznaczonym terminie, to skontaktuj się z punktem szczepień, aby uzyskać propozycję rozwiązania w Twoim indywidualnym przypadku.
Gdzie zapisać się na szczepienie?
Każdy obywatel otrzyma zaproszenie do szczepienia: e-skierowanie ważne 90 dni od dnia wystawienia, które będzie generowane automatycznie. Indywidualne e-skierowanie na szczepienie będzie mógł także wystawić lekarz. Będzie to możliwe, jeśli na przykład upłynie termin ważności pierwszego e-skierowania.
Po otrzymaniu e-skierowania należy umówić się na szczepienie poprzez specjalną infolinię (pod numerem 989 lub (22) 62 62 989), Internetowe Konto Pacjenta, w placówce wystawiającej e-skierowanie (przychodnia podstawowej opieki zdrowotnej), poprzez stronę rządową albo bezpośrednio w punkcie szczepień. Po dokonaniu rezerwacji wizyty, przesłany zostanie SMS z potwierdzeniem terminu i miejsca szczepienia. Na podanie drugiej dawki pacjent będzie umawiany przy pierwszej wizycie szczepiennej.
Szczepić można się w punktach szczepień w przychodniach, centrach szczepiennych w szpitalach oraz w innych placówkach medycznych - stacjonarnie. Dynamicznie zwiększa się liczba miejsc, w których będzie można otrzymać szczepionkę. Do akcji szczepień włączane są apteki (powstają Apteczne Punkty Szczepień), duże zakłady pracy, punkty drive thru, a od września - szkoły.
Jak przygotować się do szczepienia przeciwko COVID-19?
Zgodnie z zaleceniami ekspertów inicjatywy „Nauka przeciw pandemii” istnieje co najmniej kilka czynników, które mogą poprawić lub osłabić odpowiedź immunologiczną organizmu na szczepienie.
Przygotowując się do szczepienia postaraj się przede wszystkim zadbać o ogólną dobrą kondycję organizmu - dobrze się wyśpij i zjedz posiłek (nie ma konieczności odbycia szczepienia na czczo). Ogólnie wskazana jest aktywność fizyczna, ale w dniu szczepienia lepiej odpuścić intensywny wysiłek.
Pacjenci często pytają o możliwość spożywania alkoholu. Pomimo, że druki informacyjne dostępnych szczepionek nie zawierają informacji o interakcji szczepionki z napojami procentowymi, to alkohol, zwłaszcza w większych ilościach może niekorzystnie wpływać na funkcjonowanie układu odpornościowego i całego organizmu. Niektóre możliwe działania niepożądane szczepionki mogą pokrywać się także z efektami po alkoholu, przez co pacjent może czuć się gorzej. Ogólne wytyczne dotyczące przygotowania się do szczepienia zalecają wyeliminowanie lub ograniczenie spożywania alkoholu przed szczepieniem i po (nawet do kilku dni).
Nie należy także samodzielnie odstawiać przyjmowanych na stałe leków. Wręcz przeciwnie - zalecane jest ustabilizowanie wszelkich przewlekłych chorób. Jeśli masz wątpliwość dotyczące swoich schorzeń czy przyjmowanych preparatów - omów tę sprawę z wyprzedzeniem ze swoim lekarzem.
Nie ma wskazań, aby przed szczepieniem przyjmować dodatkowe leki przeciwgorączkowe czy przeciwzakrzepowe. Natomiast w przypadku wystąpienia np. bólu czy gorączki po szczepieniu, gdyby dolegliwości były nasilone - można przyjąć paracetamol.
W punkcie szczepień pojaw się punktualnie, najlepiej z wypełnionym wcześniej kwestionariuszem kwalifikacyjnym i dowodem tożsamości. Kwestionariusz badania przesiewowego przed szczepieniem można także wypełnić on-line na Internetowym Koncie Pacjenta i przesłać go do punktu szczepień.
Pamiętaj o wygodnym ubraniu - do szczepienia będzie konieczne odsłonięcie górnej części ramienia. Jeśli założysz coś obcisłego, najprawdopodobniej zostaniesz poproszony o rozebranie się od pasa w górę, co może być mniej komfortowe, niż jedynie zsunięcie części ubrania czy podkasanie rękawa.
Obejrzyj film o przygotowaniu do szczepienia na COVID-19!
Czy będzie możliwość zaszczepienia się przeciwko COVID-19 w domu?
Istnieje możliwość zorganizowania szczepienia w domu dla tych pacjentów, których stan zdrowia nie pozwala na samodzielne dotarcie do punktu szczepień. Uruchomiono w tym celu zespoły mobilne przy populacyjnych punktach szczepień oraz wyjazdowe punkty szczepień. Osobami potwierdzającymi, że pacjent może skorzystać ze szczepienia w domu jest lekarz POZ lub pielęgniarka opieki długoterminowej.
Natomiast dla osób z niepełnosprawnościami lub wykluczonymi komunikacyjnie przygotowany jest transport samorządowy, organizowany przez władze lokalne
Czy szczepionka przeciwko COVID-19 jest bezpieczna?
Najczęstsze działania niepożądane po szczepionce przeciwko COVID-19 nie różnią się znacząco od odczynów poszczepiennych po innych szczepionkach przeciwwirusowych. Są to przede wszystkim reakcje w miejscu podania (bolesność i zaczerwienienie skóry) oraz objawy ogólne takie jak bóle głowy, mięśniowo-stawowe, dreszcze, gorączka czy zmęczenie. Mogą wystąpić także nudności i wymioty.
Systematycznie jednak gromadzone są dane o rzadziej występujących lub nie wykrytych na etapie badań klinicznych działaniach niepożądanych. Na początku lipca 2021 dla szczepionki Vaxzevria zaktualizowano druki informacyjne o następujące możliwe działania niepożądane na podstawie zgłoszeń, jakie napłynęły już po wprowadzeniu do obrotu: letarg, ból brzucha, pokrzywka, obrzęk naczynioruchowy, ból kończyn, choroba grypopodobna, astenia.
W tym samym czasie Europejska Agencja Leków zarekomendowała dodanie do ulotki informacyjnej zapalenia mięśnia sercowego i zapalenia osierdzia, jako bardzo rzadkich skutków ubocznych po szczepieniu szczepionkami przeciwko COVID-19 Comirnaty i Spikevax.
W przypadku szczepionki Covid-19 Vaccine Janssen-Cilag pod koniec lipca 2021 dodano informację dotyczącą możliwości wystąpienia bardzo rzadkich przypadków zespołu Guillaina-Barré, który polega na zaburzeniach unerwienia i postępującego osłabienia siły mięśniowej.
Zdecydowanie najczęściej pojawia się - dosyć szybko po szczepieniu - ból ramienia, który może dotyczyć tylko miejsca wkłucia, ale także całej ręki. W ostatnim czasie pojawiły się również informacje o możliwej opóźnionej nadwrażliwości skórnej w miejscu podania szczepionki. Zjawisko określono mianem "covidowego ramienia". Ten skutek uboczny polega na wystąpieniu dopiero po kilku dniach zaczerwienienia, obrzęku lub wysypki w miejscu wokół szczepienia. Zmiana może być bolesna i swędząca. Zdaniem ekspertów ten objaw nie jest groźny i nie powinien stanowić przeciwwskazania do przyjęcia drugiej dawki. Zmiany ustępują samoistnie, jeśli są nasilone - można zastosować lek przeciwbólowy lub antyhistaminowy (przeciwalergiczny).
Rzadkim możliwym działaniem niepożądanym, które może wystąpić u maksymalnie 1 na 1 000 osób po przyjęciu szczepionki mRNA jest przemijające jednostronne porażenie nerwu twarzowego. Czytaj więcej: Czy szczepionka na Comirnaty powoduje powikłania i jeśli tak, to jakie?
Zarząd Główny Polskiego Towarzystwa Epidemiologów i Lekarzy Chorób Zakaźnych wystosował apel, w którym czytamy: Podawanie każdego leku i szczepionki wiąże się z jakimś ryzykiem, dlatego zlecając każdy, nawet najprostszy preparat medyczny, lekarz musi rozważać za i przeciw, korzyści wobec ryzyka. W tym wypadku rachunek jest prosty, ryzyko krótkotrwałego bólu w miejscu podania czy nawet uczucie zmęczenia naprzeciwko ryzyka śmierci z powodu COVID-19, które wśród polskich pacjentów wymagających hospitalizacji przekracza 7%, a u chorych z koniecznością wsparcia wentylacją mechaniczną (zastosowanie respiratora) sięga 67%.
Dużo niepokoju wywołał opublikowany 24 czerwca 2021 w czasopiśmie Vaccine artykuł Haralda Walacha, oparty na nieprawidłowo wykorzystanych danych, w którym pojawiło się stwierdzenie, że "w przypadku trzech zgonów, którym zapobiegły szczepienia przeciw COVID-19, musimy zaakceptować dwa będące wynikiem szczepienia". Artykuł został bardzo szybko wycofany, od publikacji odcięli się także specjaliści z dziedziny wirusologii.
23 sierpnia Amerykańska Agencja Żywności i Leków w pełni (w normalnym, a nie wyjątkowym trybie) zatwierdziła szczepionkę przeciwko COVID-19 pod nazwą Comirnaty u pacjentów powyżej 16. roku życia. W najbliższym czasie taka sama decyzja może zapaść odnośnie szczepionki Moderny. Oficjalne i pełne zatwierdzenie szczepionki jest efektem analizy olbrzymiej ilości danych potwierdzających bezpieczeństwo stosowania tego preparatu.
Czym jest Fundusz Kompensacyjny Szczepień Ochronnych?
4 stycznia Prezydent Andrzej Duda podpisał ustawę, która powołuje Fundusz Kompensacyjny Szczepień Ochronnych. Ma on zapewnić łatwą ścieżkę ubiegania się o odszkodowanie dla osób, u których wystąpiły ciężkie działania niepożądane po szczepieniach. W pierwszym roku Fundusz obejmie szczepienia przeciwko COVID-19. Maksymalna kwota świadczenia to 100 tysięcy złotych. O rekompensatę będą mogły ubiegać się osoby, które w wyniku wystąpienia skutku ubocznego szczepionki spędziły w szpitalu ponad 14 dni lub u których wystąpił wstrząs anafilaktyczny (gwałtowna reakcja na podanie szczepionki). Istotna jest informacja, że przepis będzie działać wstecz, co oznacza, że o odszkodowanie będą mogli ubiegać się także ci pacjenci, którzy doświadczyli niepożądanego zdarzenia po szczepieniu także przed wejściem w życie ustawy.
Jak działa szczepionka i czy może spowodować zmiany genetyczne u ludzi?
Szczepionki firmy Pfizer/BioNTech i Moderna oparte są o nowoczesną technologię mRNA (informacyjnego RNA). Jest to rodzaj materiału genetycznego (sekwencji genetycznej), które przedostaje się do komórki człowieka, ale nie do jądra komórkowego, które przechowuje nasze DNA. Nie ma zatem podstaw, aby sądzić, że może dojść do modyfikacji ludzkiego genomu - RNA nie ma takich możliwości.
Na bazie mRNA produkowany jest tylko niewielki fragment wirusa - tak zwane białko szczytowe (spike protein), które odpowiada za charakterystyczną wizualizację SARS-CoV-2, czyli "koronę". Białko to pełni kluczową rolę w zakażaniu komórek przez wirusa SARS-CoV-2. Obecność tego białka wzbudza produkcję przeciwciał skierowanych przeciwko niemu i rozwój odporności. Cząsteczka RNA po wytworzeniu białka ulega szybkiej dezintegracji (rozpadowi).
Podczas zakażenia wirusem SARS-CoV-2 w warunkach naturalnych dochodzi do podobnej sekwencji zdarzeń z namnażaniem się informacji genetycznej patogenu, jednak w towarzystwie objawów, które u niektórych przekształcają się w ciężki COVID-19. Szczepionka jedynie "udaje zakażenie", a po jej podaniu powstają takie przeciwciała - tak, jak po chorobie. Szczepionka mRNA nie zawiera żywego wirusa i nie może wywołać choroby. Mówiąc wprost - szczepionka nie zrobi nam niczego, czego nie zrobiłby sam wirus, ale w dużo bezpieczniejszy sposób.
Eksperci podkreślają, że technologia mRNA pozwala na szybkie dostosowanie szczepionki w przypadku, gdyby nowy koronawirus w przyszłości istotnie zmutował.
Natomiast szczepionka wektorowa zawiera zmodyfikowanego adenowirusa, którego kod genetyczny wzbogacono w gen odpowiedzialny za wytwarzanie białka spike SARS-CoV-2. Sam adenowirus nie może się rozmnażać i nie powoduje chorób.Czy szybkie opracowanie szczepionki oznacza, że nie jest ona wystarczająco sprawdzona?
Technologia produkcji szczepionki w oparciu o mRNA jest innowacyjna, jednak rozwijana jest już od prawie 30 lat, gdyż testowano ją w badaniach nad nowotworami, wirusem SARS-CoV-1 czy wirusem Ebola. Jednak to właśnie teraz znalazła swoje przełomowe zastosowanie. Dzięki niej prace nad preparatem mogły rozpocząć się szybko i przebiegać bardzo sprawnie. Ta technika nie wymaga kontaktu z samym wirusem - wystarczające są informacje o jego sekwencji genetycznej i wiedza, który fragment odpowiada za cząsteczkę, przeciwko której wytworzy się najlepsza odporność organizmu. Co więcej szczepionka przeciw SARS-CoV-2 bazuje na pracach dotyczących szczepionek przeciwko SARS-CoV-1 i MERS, dzięki czemu nie musiała być tworzona "od zera".
Procedury oceny produktu i rejestracyjne zostały skrócone do minimum, ale wynika to przede wszystkim z nadania pracom nad wynalezieniem szczepionki najwyższego priorytetu oraz ogromnym nakładom sił i środków, aby sfinalizować te prace jak najszybciej. Jednocześnie żadna z faz badań przedklinicznych oraz klinicznych na ludziach nie została pominięta.
Technologia mRNA jest wykorzystywana nie tylko w preparatach uodparniających przeciwko COVID-19. Jej możliwości sięgają dużo dalej. Czytaj więcej: Szczepionka na raka - technologia mRNA w leczeniu nowotworów.
Czy szczepionka na koronawirusa powoduje zaburzenia płodności?
W internecie pojawiły się informacje, że białko spike wirusa jest podobne do białka syncytyny-1, niezbędnego w procesie tworzenia się łożyska. Przeciwciała po szczepionce miałyby zwalczać to białko, a to miałoby mieć wpływ na płodność. Zostały one jednak rozpowszechnione przez osoby niewiarygodne i nie są poparte żadnymi dowodami. Nie jest również prawdą - pomimo pogłosek krążącym w internecie - że szczepionka akumuluje się w jajnikach, ani że wywołuje poronienia.
Czy szczepionka przeciwko COVID-19 jest skuteczna?
Wykazano, że preparat firmy Pfizer/BioNTech zapewnia skuteczność na poziomie 94,6%. Dowiodły tego badania kliniczne III fazy badań, w których uczestniczyło blisko 44 tysiące osób, z różnych grup wiekowych, a także z chorobami współistniejącymi. Skuteczność preparatu Spikevax firmy Moderna oceniano w badaniu fazy III prowadzonym w Stanach Zjednoczonych, do którego włączono 30 351 uczestników i wyniosła ona 93,6%. W badaniach klinicznych szczepionka firmy AstraZeneca wykazała około 67% skuteczność w zapobieganiu pełnoobjawowemu COVID-19. Dodatkowo jednak wykazała bardzo wysoką (mowa o 100%) skuteczność w zapobieganiu hospitalizacjom, powikłaniom i zgonom w przypadku zachorowania.
Powyższe dane są podstawowe, wraz z pojawianiem się nowych wariantów wirusa SARS-COV-2 skuteczność poszczególnych szczepionek może być zmienna i należy się liczyć z tym, że może być niższa. Niemniej z danych polskich na dzień 29 października 2021 wynika, że zaledwie 0,26 procent osób zaszczepionych zostało zakażonych koronawirusem. Czytaj więcej: Szczepionki na COVID-19: po ilu dniach od zaszczepienia jesteśmy odporni na koronawirusa?
Dlaczego zachorowałem, pomimo zaszczepienia się przeciwko COVID-19?
Tak zwane "infekcje przełomowe" czy też "przełamujące", a więc zachorowania pomimo zaszczepienia są zjawiskiem normalnym. Żadna szczepionka nie ma bowiem 100% skuteczności, a jedynie ogranicza istotnie ryzyko choroby i bardzo znacząco ogranicza ryzyko hospitalizacji i śmierci. Dowiedziono także, że skuteczność szczepień zaczyna spadać po kilku miesiącach i może być niższa u seniorów.
Według raportu Narodowego Instytutu Zdrowia Publicznego zatytułowanego "Analiza ryzyka zgonu z powodu ogółu przyczyn oraz z powodu COVID-19 osób zaszczepionych i niezaszczepionych przeciw COVID-19" ryzyko zgonu z powodu COIVD-19 jest wielokrotnie większe u osób, które nie przyjęły szczepionki. Oszacowano, że ryzyko śmierci w całej analizowanej populacji niezaszczepionych w stosunku do zaszczepionych wyniosło 59,92%. Jednocześnie zgony wśród osób w pełni zaszczepionych - chociaż się zdarzają - są bardzo rzadkie i najprawdopodobniej są to ułamki procenta w ogólnej liczbie osób po wakcynacji.
Czy szczepionka będzie chronić przed zmutowanym koronawirusem?
Wirus SARS-CoV-2 zmutował i jest bardziej zakaźny, zmodyfikował się bowiem jego fragment odpowiedzialny za przedostawanie się do komórki - białko kolca (spike protein). Zidentyfikowano modyfikacje, dzięki którym przenosi się on dużo szybciej.
Na ten moment eksperci oceniają, że mutacje nie zmieniły podstawowych cech wirusa, dlatego szczepionki, którą aktualnie dysponujemy, powinny spełnić swoje zadanie (ochrony przed śmiercią), chociaż ich ogólna skuteczność w zapobieganiu chorobie może być mniejsza. Nie można jednak wykluczyć, że wirus w którymś momencie wymknie się skuteczności szczepionki i powstanie tak zwany "wariant uciekający". Naukowcy będą nadal testować skuteczność szczepionek w stosunku do różnych wariantów koronawirusa, w tym w stosunku do najnowszych - Delta i Omicron.
Jak długo będę mieć odporność przeciwko COVID-19 po zaszczepieniu?
Nie wiadomo na razie dokładnie, jak długo utrzyma się odporność po szczepieniu u poszczególnych osób. Od 2 listopada 2021 roku wszystkie osoby, które ukończyły 18 rok życia i otrzymały pełny schemat szczepienia (dwie dawki) preparatów Comirnaty (Pfizer/BioNTech), Spikevax (Moderna) lub Vaxzevria (AstraZeneca) lub jedną dawkę szczepionki COVID-19 Vaccine Janssen będą mogły przyjąć dawkę przypominającą (booster). Wymagane jest zachowanie odstępu co najmniej 6 miesięcy od ukończeniu pełnego schematu szczepienia przeciw COVID-19 Skrócono czas oczekiwania do 5 miesięcy dla pacjentów starszych niż 50 lat. U osób szczepionych dawką przypominającą można stosować szczepionkę Comirnaty firmy Pfizer w pełnej dawce 0,3 ml oraz szczepionkę Moderna Spikevax - połowę dawki, czyli 50 µg (0,25 ml), a od 3 stycznia 2022 roku warunkowo także szczepionkę COVID-19 Vaccine Janssen w pełnej dawce 0,5 ml.
Także od nowego roku osoby zaszczepione jedną dawką szczepionki COVID-19 Vaccine Janssen będą mogły przyjąć dawkę przypominającą tej szczepionki w odstępie co najmniej 2. miesięcy od pierwotnego szczepienia.
Dawka przypominająca
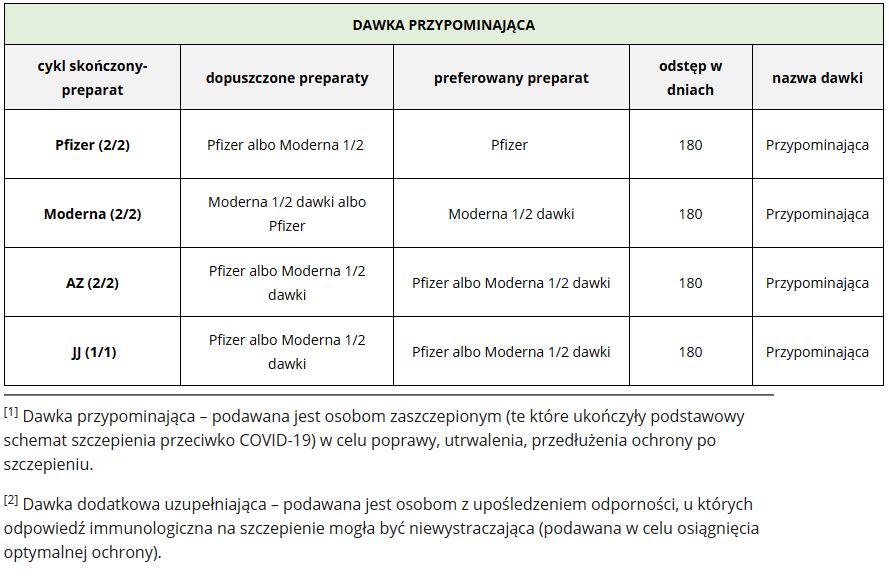
Żródło: Komunikat nr 14 Ministra Zdrowia w sprawie szczepień przeciw COVID-19 dawką przypominającą oraz dawką dodatkową uzupełniającą schemat podstawowy, Komunikat nr 17 Ministra Zdrowia w sprawie schematów mieszanych dla szczepień przeciw COVID-19 preparatami AstraZeneca, Pfizer/BionTech, Moderna oraz szczepionki COVID-19 Vaccine Janssen
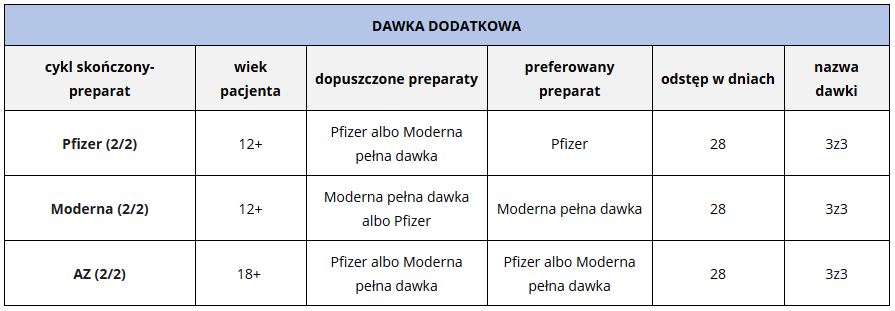
Aktualnie zaleca się także stosowanie dodatkowej dawki szczepionki u osób z zaburzeniami odporności. Szczepienie przypominające powinno mieć miejsce nie wcześniej niż 28 dni od zakończenia podstawowego cyklu szczepień. Do osób uprawnionych zaliczono pacjentów otrzymujących aktywne leczenie przeciwnowotworowe, po przeszczepach, z zespołami niedoborów odporności (w tym z HIV), leczonych dużymi dawkami glikokortykosteroidów lub innych leków osłabiających odpowiedź układu immunologicznego, a także dializowanych z powodu niewydolności nerek.
Dawka dodatkowa
 Już 8 lipca 2021 firmy Pfizer i BioNTech poinformowały, że pracują nad nową wersją szczepionki przeciwko COVID-19 wymierzoną w wariant Delta SARS-CoV-2. Przywołano również wyniki badań, z których wynika, że podanie dawki przypominającej standardowej szczepionki w pół roku po drugiej dawce skutkowało korzystnym wzrostem odporności.
Już 8 lipca 2021 firmy Pfizer i BioNTech poinformowały, że pracują nad nową wersją szczepionki przeciwko COVID-19 wymierzoną w wariant Delta SARS-CoV-2. Przywołano również wyniki badań, z których wynika, że podanie dawki przypominającej standardowej szczepionki w pół roku po drugiej dawce skutkowało korzystnym wzrostem odporności.Czy można się szczepić przeciwko COVID-19 zaraz po szczepieniu przeciwko grypie?
Do niedawna obowiązywało zalecenie, iż "Szczepienia przeciw COVID-19 będą realizowane z zastosowaniem ogólnych zasad dotyczących realizacji szczepień, z zastrzeżeniem, że szczepienia przeciwko COVID-19 należy wykonać z zachowaniem 2-tygodniowego odstępu od innych szczepień, aby uniknąć ewentualnego nałożenia się niepożądanych odczynów poszczepiennych." Obecnie złagodzono to stanowisko i inną szczepionkę można podać w dowolnym czasie od szczepionki przeciw COVID-19.
Warto zaznaczyć, że od wtorku 23 listopada 2021 osoby pełnoletnie mogą bezpłatnie zaszczepić się przeciwko grypie w punktach szczepień. Z darmowego szczepienia będzie można skorzystać do 31 marca 2022 roku lub do wyczerpania się zapasów z Rządowej Agencji Rezerw Strategicznych.
Czy osoba, która przechorowała COVID-19 powinna się dodatkowo zaszczepić?
Przebycie COVID-19 nie jest przeciwwskazaniem do szczepień przeciw COVID-19, a zakwalifikowanie do szczepienia nie wymaga przeprowadzania badania na poziomu przeciwciał przeciw SARS-CoV-2.
Amerykańskie Centrum Kontroli i Zapobiegania Chorób (CDC) opublikowało badania, z których można wyciągnąć wniosek, że odporność po szczepieniu jest silniejsza niż po infekcji, chociaż utrzymuje się ona mniej więcej tak samo długo (co najmniej przez pół roku).
Podanie szczepionki powoduje nie tylko wzbudzenia produkcji przeciwciał, ale również silną odpowiedź komórkową. Podanie szczepionki po przechorowaniu może wzmocnić naturalne mechanizmy obronne, jakie zostały uruchomione wskutek choroby. Ponadto u dużej grupy ozdrowieńców stwierdzono niskie stężenie swoistych przeciwciał, a szczepienie może je skutecznie podnieść i zwiększyć ochronę przed ponownym zachorowaniem.
Mówi się wręcz o odporności hybrydowej czy też "super odporności", która powstaje dzięki dojrzałym limfocytom B - komórkom odpornościowym, które po kontakcie z wirusem szybko uruchamiają produkcję przeciwciał neutralizujących drobnoustrój.
Według bieżących rekomendacji osoby, które przeszły zakażenie COVID-19 (ozdrowieńcy) powinny zaszczepić się nie wcześniej niż po 30 dniach od uzyskania dodatniego wyniku testu potwierdzającego zakażenie.
Czy mam przyjąć booster, jeśli chorowałem na COVID-19 przed szczepieniem, między dawkami szczepionki lub po pełnym szczepieniu?
Nie ma oficjalnych zaleceń mówiących o tym, że zaszczepieni ozdrowieńcy (osoby, które najpierw zachorowały, a potem się zaszczepiły) nie powinni przyjąć dawki przypominającej. Uważa się jednak, że takie osoby mają bardzo wysoki poziom przeciwciał i już są niejako "po trzech dawkach" szczepienia.
Nie ma niestety szczegółowych danych, jak wygląda odpowiedź układu odpornościowego pacjenta w długiej perspektywie czasu, jeśli do zachorowania doszło po zaszczepieniu. Uważa się, że jeśli do zachorowania na COVID-19 doszło po więcej niż dwóch miesiącach od zakończenia cyklu szczepień, to można oczekiwać, że sama infekcja wywoła w pewnym sensie efekt "boostera".
Jeśli natomiast chorobę rozpoznano pomiędzy dawkami lub krótko po ostatniej dawce, bardziej uzasadnione może być ścisłe postępowanie zgodnie z ogólnymi zasadami przyjmowania dawki przypominającej.
W przypadku, kiedy można rozważać odroczenie w czasie przyjęcie boostera, decyzja powinna być podejmowana indywidualnie w zależności od czynników ryzyka.
Jak wygląda szczepienie?
Procedura szczepienia obejmuje identyfikację i rejestrację pacjenta, kwalifikację do szczepienia, podanie szczepionki oraz obserwację stanu pacjenta wkrótce po tym zabiegu.
Kompetencje do przeprowadzania kwalifikacji do szczepień - poza lekarzami - mogą uzyskać także przedstawiciele innych zawodów medycznych, między innymi farmaceuci, diagności laboratoryjni czy fizjoterapeuci.
Szczepienie jest darmowe i dobrowolne. Szczepionka podawana jest domięśniowo. Według wytycznych z 8 czerwca 2021 roku podanie drugiej dawki szczepionki Vaxzevria Astra Zeneca powinno nastąpić przy zachowaniu odstępu 35 dni (jednak nie dłużej niż do 84 dnia) między dawkami. W przypadku szczepionek mRNA dla produktu Comirnaty Pfizer drugą dawkę można podać po upływie 21 dni (ale nie dłużej niż 42 dni), a Spikevax Moderny - po upływie 28 dni (ale nie dłużej niż 42 dni).
Dzieci od 5 roku życia mogą zostać zaszczepione preparatem Comirnaty w schemacie dwudawkowym, w którym druga dawka podawana jest w odstępie 21 dni. Szczepionka COVID-19 Vaccine Janssen podawana jest jako jako pojedyncza dawka z zaleceniem podania boostera po w odstępie co najmniej 2. miesięcy od pierwszego szczepienia.
Według dokumentacji pełna odporność wytwarza się po tygodniu od podania drugiej dawki Comirnaty i po co najmniej 14 dniach od otrzymania drugiej dawki szczepionki Spikevax. Ochrona w przypadku szczepionki wektorowej AstraZeneca pojawia się po około 3 tygodniach od pierwszego podania, ale pełna deklarowana ochrona może nie być zapewniona do 15 dni po podaniu drugiej dawki. Czytaj więcej: Szczepionki na COVID-19: po ilu dniach od szczepienia jesteśmy odporni na koronawirusa?
Czy można przyjąć dwie różne szczepionki przeciwko COVID-19?
Na ten moment rekomendowany jest model homologiczny, czyli przyjęcie obu dawek szczepionki tym samym produktem. Jeśli jednak zachodzi konieczność zmiany preparatu u pacjenta, niezależnie od zaistniałej przyczyny, to można podać każdą inną dostępną szczepionkę mRNA (Comirnaty Pfizer lub Spikevax) lub szczepionkę Vaxzevria (AstraZeneca) zachowując odstęp co najmniej 28 dni między dawkami.
7 grudnia 2021 roku Europejska Agencja Leków oraz Europejskie Centrum ds. Zapobiegania i Kontroli Chorób wydały komunikat, w którym informują, że są dowody na to, iż mieszane schematy szczepień, zwane także szczepieniami heterologicznymi mogą zapewnić lepszą odporność, niż przyjęcie cyklu szczepień tym samym preparatem. Chodzi zarówno o cykl podstawowy, jak i o przyjęcie boostera, czyli dawki przypominającej.
Najwięcej dowodów na wzmocnioną odporność przemawia za schematem szczepionka wektorowa (np. Vaxevria AstraZeneca), a po niej szczepionka mRNA (np. Comirnaty Pfizer, Spikevax Moderna). Mniej jest danych na temat sekwencji odwrotnej oraz mieszania szczepionek mRNA pomiędzy sobą.
Jak zaszczepić dziecko przeciwko COVID-19?
Szczepionką firmy Pfizer Comirnaty można szczepić dzieci od 5. roku życia, a szczepionkę Spikevax Moderny można podawać od 12. roku życia. Szczepionki Vaxzevria oraz COVID-19 Vaccine Janssen przeznaczone dla pacjentów powyżej 18. roku życia.
Dzieci w wieku, w którym przyjęcie szczepionki jest możliwe mają lub będą mieć wystawione e-skierowania na szczepionkę. Decyzję o tym, czy dziecko może być zaszczepione podejmuje pracownik medyczny w oparciu o kwestionariusz wstępnego wywiadu przesiewowego, który wypełnia rodzic.
E-skierowanie na szczepienie dla dziecka możesz naleźć na Internetowym Koncie Pacjenta
Źródło: pacjent.gov.pl/ikp
Szczepienia starszych dzieci i młodzieży już trwają - wystarczy zgłosić się do punktu szczepień. Obowiązuje schemat dwudawkowy, w którym druga dawka podawana jest w odstępie 21 dni w przypadku szczepionki Pfizer Comirnaty i 28 dni w przypadku zaszczepienia preparatem Moderny Spikevax.
Zgodnie z deklaracją Ministerstwa Zdrowia szczepienia dzieci w wieku 5-11 już ruszyły - rejestracja na szczepienie rozpoczęła się 14 grudnia. Szczepienie dzieci młodszych niż 5 lat nie jest na razie możliwe. Nie wynika to jednak z faktu, że szczepionka w tej grupie wiekowej jest niezalecana - po prostu badania kliniczne obejmujące populację najmłodszych pacjentów są na bardzo wczesnym etapie. Układ odpornościowy dzieci dojrzewa i różni się od tego u dorosłych, reakcje poszczepienne mogą być silniejsze i dlatego wymagane są osobne badania.
Producenci innych szczepionek przeciwko COVID-19 także rozpoczęli już swoje testy, potrwają one kilka miesięcy. Kolejno będą badane coraz młodsze dzieci.
Warto wspomnieć, że podawanie dawki przypominającej (boostera) dotyczy wyłącznie osób pełnoletnich.
Czy będzie identyfikator dla osób zaszczepionych?
Przyjęcie szczepionki jest potwierdzane przez system informatyczny do e-Karty Szczepień, umożliwiającej zweryfikowanie tego faktu (poprzez nadanie specjalnego kodu QR).
Formy otrzymania przez pacjenta kodu QR to pobranie elektroniczne poprzez Internetowe Konto Pacjenta, w aplikacji mObywatel lub jako wydruk w punkcie szczepień. Funkcjonalność kodów QR jest już dostępna. Każdy kod QR potwierdzający szczepienie będzie ważny przez 9 miesięcy, a jego weryfikację można przeprowadzać za pomocą bezpłatnej aplikacji "Zaszczepieni".
Polska dołączyła do systemu Unijnych Certyfikatów Covid (UCC), które mają ułatwić podróżowanie po UE w czasie epidemii. UCC jest wzajemnie uznawanym w UE dokumentem zawierającym kod QR i unikatowy identyfikator, ułatwiającym weryfikację podróżnego pod względem ryzyka epidemicznego. Certyfikat może zaświadczać o przyjęciu szczepionki, negatywnym wyniku testu PCR (genetycznego) albo RAT (szybkiego testu antygenowego) albo przebytej infekcji. UCC można pobierać z Internetowego Konta Pacjenta oraz aplikacji mojeIKP. Istnieje także możliwość otrzymania wydruku papierowego w punkcie szczepień.
Od 1 lutego 2022 r. osoby, u których stwierdzono zakażenie COVID-19 na podstawie testu antygenowego, mogą otrzymać Krajowy Certyfikat Covid, który będzie ważny wyłącznie na terenie Polski od 11-ego do 180-ego dnia od uzyskania pozytywnego wyniku testu. Natomiast Unijny Certyfikat Covid będą mogły otrzymać wyłącznie te osoby, u których zakażenie potwierdzono testem genetycznym (PCR).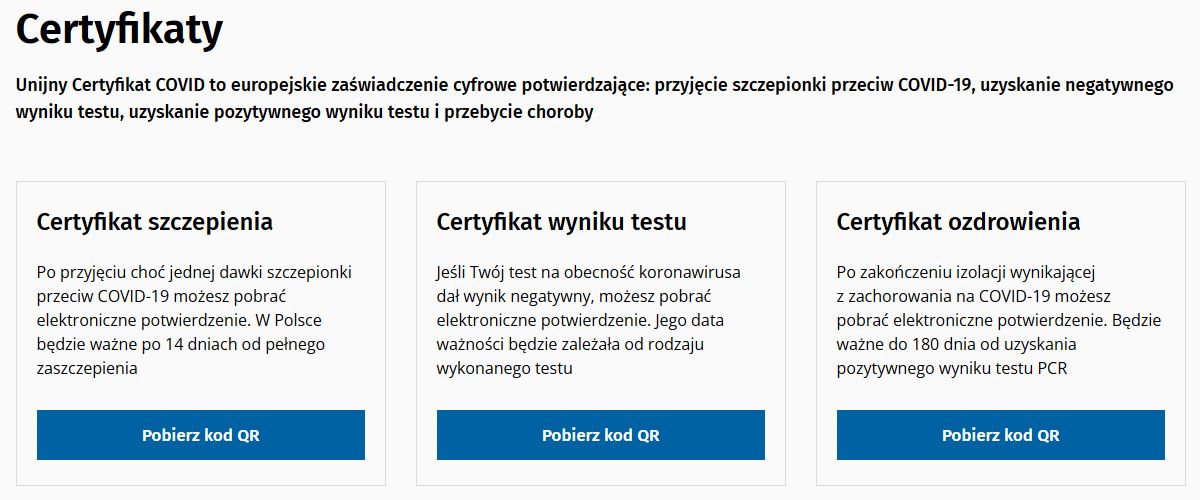
Źródło: pacjent.gov.pl
Czy osoba zaszczepiona jest zwolniona z kwarantanny?
Osoby zaszczepione drugą dawką są zwalniane z kwarantanny po kontakcie z osobą zakażoną lub po powrocie zorganizowanym transportem (samolotem, pociągiem oraz transportem drogowym w pojazdach przeznaczonych konstrukcyjnie do przewozu więcej niż 9 osób łącznie z kierowcą) z zagranicy, ale pod warunkiem, że szczepienia dokonano szczepionką, która została dopuszczona do obrotu w Unii Europejskiej.
Od 15 grudnia 2021 wprowadzono jednak dodatkowe ograniczenie - zaszczepieni domownicy osoby chorej nie są z kwarantanny zwalniani automatycznie, ale muszą wykonać rejestrowany test na Covid-19 i uzyskać negatywny wynik.
Warto zwrócić uwagę, że osoby, które przyjęły dopiero pierwszą dawkę, określane są jako "w trakcie szczepienia" i nie są osobami zaszczepionymi w rozumieniu przepisów prawa. W przypadku przyjęcia szczepionki jednodawkowej, do osiągnięcia statusu osoby zaszczepionej wystarczy jedna dawka szczepionki. Ponadto osoby zaszczepione nie są uwzględniane w limicie osób, które mogą przebywać na spotkaniach i imprezach.
Kto nie może się zaszczepić przeciwko COVID-19?
Jedynym bezwzględnym i trwałym przeciwwskazaniem do przyjęcia szczepionki przeciwko COVID-19 jest zbyt młody wiek oraz uczulenie na substancję czynną lub którykolwiek ze składników pomocniczych szczepionki.
Kwestionariusz wstępnego wywiadu przed szczepieniemPrzed wizytą w punkcie szczepień pacjent wypełni kwestionariusz wstępnego wywiadu przesiewowego przed szczepieniem osoby dorosłej przeciw COVID-19. Przeciwwskazaniem względnym i czasowym do szczepienia się są objawy infekcji takie jak na przykład gorączka. Ze szczepieniem powinni wstrzymać się także pacjenci, którzy przechodzą aktualnie zaostrzenie chorób przewlekłych. W tych przypadkach ostateczną decyzję podejmuje osoba kwalifikująca do szczepienia. Pełna lista przeciwwskazań będzie dołączona do każdego preparatu.
Czy alergicy mogą się zaszczepić przeciwko COVID-19?
Ponieważ szczepionka mRNA przeciwko COVID-19 - podobnie jak inne szczepionki - może potencjalnie uczulać ze względu na skład substancji pomocniczych (przypuszcza się, że winne mogą być lipidowe nanocząsteczki wykonane z poliglikolu etylenowego), dlatego osoby uczulone oraz takie, które w przeszłości przeszły anafilaksję, czyli nagłą i gwałtowną reakcję alergiczną będą szczególnie uważnie kwalifikowane do szczepienia.
Ryzyko wystąpienia takiego zdarzenia jest największe tuż po podaniu szczepionki. Dlatego po jej przyjęciu konieczne będzie pozostanie w punkcie szczepień na obserwacji dłużej. Szczepionki będzie podawał przeszkolony personel wyposażony w zestawy przeciwwstrząsowe, w przypadku, gdyby doszło jednak do uczulenia. Warto zaznaczyć, że wystąpienie reakcji anafilaktycznej bez względu na rodzaj szczepionki jest niezwykle rzadkie - szacuje się, że jest to 1-1,3 na 1 000 000 podanych dawek.
Czy kobiety w ciąży i karmiące piersią mogą zaszczepić się przeciwko COVID-19?
Zgodnie ze Stanowiskiem Polskiego Towarzystwa Ginekologów i Położników z 26 kwietnia 2021 roku, na podstawie analizy opublikowanych danych światowych, jak również własnych badań i obserwacji, zespół ekspertów tego towarzystwa przychyla się do prezentowanych stanowisk ACOG, RCOG, CDC, SMFM, stwierdzających, że szczepionki przeciw COVID19 powinny być oferowane ciężarnym. Aby zachować najwyższe bezpieczeństwo zaleca się jednak, aby każdy przypadek konsultować z położnikiem, a jeśli nie ma pilnych wskazań do szczepienia, to aby wykonać je po okresie organogenezy płodu. Preferowane do szczepienia ciężarnych są szczepionki mRNA, ale tylko dlatego, że istnieje na ten moment więcej wiarygodnych danych dotyczących podawania właśnie tych produktów u kobiet spodziewających się dziecka. Warto zaznaczyć, że zauważono, że u ciężarnych zakażonych COVID-19 może dochodzić do przedwczesnego porodu, a sama infekcja może przebiegać ciężej.
Zgodne z dokumentem Rekomendacje Zespołu ds. Szczepień w rozszerzonym składzie dotyczące kwestionariusza kwalifikacyjnego dla osoby dorosłej do szczepienia przeciw COVID-19: Biorąc pod uwagę mechanizm działania szczepionek mRNA przeciw COVID-19, ryzyko niepożądanych zdarzeń u dziecka karmionego piersią przez zaszczepioną matkę jest czysto teoretyczne, podobnie jak ma to miejsce w przypadku innych szczepionek niezawierających wirusów zdolnych do replikacji. Niektóre instytucje regulatorowe nie zalecają szczepień w tej grupie osób, inne pozostawiają decyzję pacjentce po rozważeniu korzyści i ryzyka oraz przekazaniu informacji, że na ten moment nie ma danych na temat przenikania składników szczepionki do mleka i bezpieczeństwa szczepionki przeciwko COVID-19 dla karmionego dziecka.
O czym należy powiedzieć personelowi medycznemu przed szczepieniem?
Osobie kwalifikującej do szczepienia należy powiedzieć także o przypadkach omdlenia po zastrzyku, kłopotach z oddychaniem po jakimkolwiek szczepieniu, problemach z krzepnięciem i układem immunologicznym oraz o wszystkich przyjmowanych lekach, w szczególności, jeśli są to preparaty działające na krzepliwość i odporność.
Czy u osób z niedoborami odporności i po przeszczepach szczepionka może być niebezpieczna?
U osób z niedoborami odporności nie ma obaw o bezpieczeństwo szczepienia szczepionką mRNA czy wektorową, ponieważ nie wywoła ona zakażenia, natomiast może być ono istotnie mniej skuteczne. U tych osób należy rozważyć opóźnienie szczepienia do czasu zakończenia terapii immunosupresyjnej oraz zaszczepienie osób z najbliższego otoczenia (według "strategii kokonowej").
Pacjenci po przeszczepie także powinni się zaszczepić przeciwko COVID-19, ale zgodnie z aktualnymi wytycznymi w niektórych przypadkach szczepienie powinno być odroczone. Pacjenci po przeszczepie szpiku lub komórek krwiotwórczych powinni zaszczepić się po upływie nie mniej niż 3 miesięcy od transplantacji, a po transplantacji narządu - nie mniej niż 1 miesiąc. Jeśli trwa terapia odrzucenia przeszczepu, szczepienie należy przesunąć o jeden miesiąc.
Leczenie immunosupresyjne lekami takimi jak glikokortykosteroidy, takrolimus, cyklosporyna A, mykofenolan sodu, mykofenolan mofetylu, ewerolimus lub syrolimus nie jest przeciwwskazaniem do szczepienia. Szczepienie należy natomiast odroczyć o 3-6 miesięcy, jeśli pacjent przyjmuje leki obniżające ilość limfocytów T i B (surowica antylimfocytarna ATG, rytuksymab).
Ponadto należy rozważyć opóźnienie szczepienia przeciwko SARS-Cov-2 w następujących sytuacjach:
● ciężka niekontrolowana ostra GvHD stopnia III – IV (choroba przeszczep przeciwko gospodarzowi),
● stosowanie przeciwciała anty-CD20 lub terapii CAR-T w ciągu ostatnich 6 miesięcy (są stosowane między innymi w chłoniakach),
● leczenie ATG (immunoglobuliny przeciw tymocytom - anti-thymocyte globulin) lub alemtuzumabem w ostatnim czasie.
Czy osoba chorująca na nowotwór może zaszczepić się przeciwko COVID-19?
Zgodnie z wytycznymi pacjenci onkologiczni mogą i powinni zaszczepić się przeciwko COVID-19, chociaż w niektórych przypadkach zalecane jest zachowanie odstępu lub odroczenie szczepienia.
Pacjenci, którzy zakończyli przyjmowanie chemii powinni zgłaszać się na szczepienie nie wcześniej niż 4 tygodnie po zakończeniu terapii. Pacjenci, którzy przyjęli cały cykl leczenia celowanego, immunoterapii lub radioterapii mogą być zaszczepieni bezpośrednio po zakończeniu leczenia, o ile nie ma innych przeciwwskazań (np. działań niepożądanych, jeśli pacjent przyjmował leki).
Pacjenci, którzy są w trakcie leczenia radioterapią mogą się szczepić niezależnie od tej terapii, o ile nie występuje u nich mielosupresja. Pacjencji leczenie chemią lub chemioterapią i immunoterapią powinni szczepić się między 3-7 dniem od podania cyklu leczenia. Chorzy poddawali leczeniu celowemu lub immunoterapii mogą być zaszczepieni w dowolnym momencie, chociaż ze względu na możliwość wystąpienia odczynów poszczepiennych zaleca się, aby szczepienie nie wypadało bezpośrednio przed kolejnym cyklem leczenia.
Czy pacjenci z zaburzeniami krzepnięcia mogą szczepić się przeciwko COVID-19?
Zgodnie ze stanowiskiem Grupy Roboczej do spraw Hemostazy Polskiego Towarzystwa Hematologów i Transfuzjologów, hemofilia ani inne wrodzone skazy krwotoczne nie są przeciwwskazaniem do podania szczepionki drogą domięśniową, ale wymagane może być przygotowanie hematologiczne. O tym, czy takie przygotowanie jest potrzebne decyduje lekarz na podstawie oceny ciężkości przypadku.
Podobnie jak w przypadku innych wstrzyknięć domięśniowych, szczepionkę należy podawać z zachowaniem ostrożności osobom otrzymującym leczenie przeciwzakrzepowe, cierpiących na małopłytkowość czy hemofilię. U tych pacjentów po podaniu domięśniowym może wystąpić krwawienie lub siniaki.
Czy cudzoziemiec może zaszczepić się przeciwko COVID-19?
Cudzoziemcy, którzy przebywają w Polsce i nie mają numeru PESEL nie otrzymają automatycznego skierowania na szczepienie przeciwko COVID-19. Mogą jednak skorzystać z bezpłatnego szczepienia przeciwko COVID-19, jeśli są to osoby uczące się lub studiujące w Polsce, będące zagranicznym doktorantem, cudzoziemcem z zezwoleniem na pracę, dyplomatą oraz współmałżonkiem lub dzieckiem jednej z wymienionych osób z prawem pobytu w Polsce.
W takim przypadku, aby otrzymać skierowanie należy zgłosić się do swojego lekarza podstawowej opieki zdrowotnej w terminie wynikającym z harmonogramu szczepień dla poszczególnych grup wiekowych.
Czy to prawda, że szczepionka przeciwko COVID-19 powoduje zakrzepy i zatory?
Po podaniu szczepionek wektorowych przeciwko COVID-19 firmy AstraZeneca oraz Johnson&Johnson (Janssen) zaobserwowano nieliczne przypadki incydentów zakrzepowych.
Komisja ds. Bezpieczeństwa Europejskiej Agencji Leków (PRAC) po analizie tych przypadków oceniła, że nietypowe zakrzepy krwi z niską liczbą płytek krwi powinny być wymienione jako bardzo rzadkie skutki uboczne szczepionki Vaxzevria (dawniej szczepionki COVID-19 Vaccine AstraZeneca).
Postawiły się między innymi hipotezy, że podanie szczepionki może powodować reakcję układu odpornościowego, która doprowadza do powstawania przeciwciał powodujących "wypadanie" płytek krwi z układu krążenia i formowanie się zakrzepów. Reakcja miałaby mieć podobny przebieg, jak rzadkie działanie niepożądane po podaniu heparyny. Czytaj więcej: Czym jest małopłytkowość poheparynowa i jaki ma związek ze szczepionką na koronawirusa Astra Zeneca?
Bardzo nieliczne przypadki zakrzepicy zaobserwowano także po szczepionce wyprodukowanej przez koncern Johnson & Johnson (Janssen).
Dlaczego powinniśmy się zaszczepić na COVID-19?
Aby epidemia wygasła, większość ludzi w Polsce musi posiadać odporność przeciwko SARS-CoV-2 wskutek przechorowania lub przyjęcia szczepionki. Co się stanie, jeśli się nie zaszczepimy? W swoim stanowisku jasno tłumaczą to eksperci Polskiej Akademii Nauk: "Warto pamiętać, że brak szczepień oznacza, że przynajmniej 75% społeczeństwa się zarazi i większość z tych osób zachoruje. Będzie to związane z setkami tysięcy zgonów, oraz realnymi skutkami ubocznymi zachorowania, które u części z zakażonych zostawiają trwały ślad. To abstrakcyjne liczby. A jednak oznaczają coś bardzo konkretnego, a mianowicie, że COVID-19 dotknie niemal każdą rodzinę. Każdy będzie znał osobę, która zmarła z powodu COVID-19. Każdy odczuje skutki kryzysu. (...) Bilans korzyści osobistych i społecznych jednoznacznie przemawia za szczepieniem. Niewielkie indywidualne ryzyko szczepienia dotyczy przede wszystkim braku 100% gwarancji wytworzenia odporności. Ale jeśli wszyscy wokół są zaszczepieni, to ryzyko zakażenia się nawet dla osoby, która nie wytworzy odporności, lub ma przeciwwskazania do szczepienia również jest znikome".