Z punktu szczepień przeciwko COVID-19 pacjenci wychodzą zadowoleni, ponieważ przyjęcie szczepionki wiąże się dla nich z poczuciem bezpieczeństwa. Czy jednak faktycznie od razu można czuć się swobodnie? Po jakim czasie zaczynają działać szczepionki na koronawirusa i jak sprawdzić, czy wywołały ochronę poszczepienną? Czy jest konieczność przyjęcia boostera lub dodatkowej dawki?
Po jakim czasie od przyjęcia szczepionki pojawia się pełna ochrona przed koronawirusem?
Należy jasno stwierdzić, że odporność poszczepienna nie pojawia się od razu. Organizm potrzebuje trochę czasu, aby wyprodukować przeciwciała ochronne. Dlatego jest możliwe zakażenie wirusem SARS-CoV-2 niedługo przed lub po szczepieniu, a następnie rozwój pełnoobjawowego COVID-19.
Nazwa i rodzaj szczepionki | Po jakim czasie pojawia się pełna deklarowana skuteczność szczepionki? |
AstraZeneca: szczepionka wektorowa Vaxzevria | 15 dni po przyjęciu drugiej dawki |
Johnson & Johnson: szczepionka wektorowa COVID-19 Vaccine Janssen | 28 dni po zaszczepieniu (preparat jest jednodawkowy) |
Moderna: szczepionka mRNA Spikevax | 14 dni po przyjęciu drugiej dawki |
Pfizer / BioNTech: szczepionka mRNA Comirnaty | 7 dni po przyjęciu drugiej dawki |
Novavax: szczepionka białkowa Nuvaxovid | 7 dni po przyjęciu drugiej dawki |
Według wytycznych podanie drugiej dawki szczepionki powinno nastąpić po ustalonym czasie. Dopuszczalna jest także zmiana preparatu w schemacie podstawowym szczepienia u osób dorosłych, które przyjęły już jedną dawkę Spikevax (Moderna), Comirnaty (Pfizer-BioNTech), lub Vaxzevria (AstraZeneca). Można podać każdą inną dostępną szczepionkę mRNA, lub szczepionkę Vaxzevria (AstraZeneca) zachowując odstęp co najmniej 28 dni między dawkami.
Dzieci od 5 roku życia mogą zostać zaszczepione preparatem Comirnaty w schemacie dwudawkowym, w którym druga dawka podawana jest w odstępie 21 dni. Szczepionka COVID-19 Vaccine Janssen podawana jest jako jako pojedyncza dawka. Czytaj więcej: Jak zaszczepić się na COVID-19? oraz Szczepionki na COVID-19.
Czy jeśli nie przyjmę drugiej dawki, to także jestem chroniony przed COVID-19?
Ryzyko zakażenia zaczyna spadać dopiero po około 14 dniach od przyjęcia szczepionki i jest istotnie mniejsze po 21-44 dniach. Jednak w przypadku szczepionek dwudawkowych konieczne jest zakończenie cyklu szczepień, czyli przyjęcie obu dawek szczepionki, aby móc powiedzieć, że osiągnięta została deklarowana przez producenta ochrona.
Oznacza to, że nie można czuć się bezpiecznie bezpośrednio po przyjęciu szczepionki i nie należy rezygnować z zachowania wszelkich zalecanych na danym etapie epidemii środków ochrony (dystans, dezynfekcja czy maseczki ochronne).
Jaką ochronę zapewnia jedna dawka szczepionki na COVID-19?
Jedno z badań klinicznych 3 fazy pokazało, że dla szczepionki Comirnaty skuteczność można oszacować na poziomie 58% pomiędzy 12 a 20 dniem od pierwszej dawki, 69% pomiędzy dniem 21 i 44 oraz 72% po 45-59 dniach. Dla szczepionki Vaxevria pomiędzy dniem 12 a 20, skuteczność wynosiła przeciętnie 39% oraz średnio 60% w dniach 21-44 po pierwszej dawce preparatu [2].
Z kolei badania naukowców z Oxfordu pokazały, że 21 dni po jednej dawce obu tych szczepionek, ogólny spadek wykrywanych infekcji wyniósł 65% [3]. Natomiast zdaniem Centrum Zwalczania Chorób Zakaźnych (CDC) w Atlancie w USA, jedna dawka szczepionek mRNA (produkcji Pfizer/BioNTech i Moderna) może zapewnić nawet 80% ochronę przed zachorowaniem [5].
Prowadzonych jest obecnie wiele podobnych badań, które mają sprawdzić skuteczność poszczególnych szczepionek po jednej dawce, ale na ujednolicone i jednoznaczne wyniki przyjdzie jeszcze poczekać. Trzeba również wziąć pod uwagę możliwą niższą skuteczność - także po pierwszej dawce szczepionki najprawdopodobniej znacznie niższą - w przypadku niektórych zmutowanych wariantów wirusa [1], takich jak na przykład Omicron.
Czy szczepionka przeciwko COVID-19 chroni w pełni przed chorobą?
Tak zwane "infekcje przełomowe" czy też "przełamujące", a więc zachorowania pomimo zaszczepienia są zjawiskiem normalnym. Warto zaznaczyć, że żadna z obecnie dostępnych na polskim rynku szczepionek nie zapewnia 100% ochrony przed zakażeniem. Dowiedziono także, że skuteczność szczepień zaczyna spadać po kilku miesiącach i może być niższa u seniorów. Stoimy również przed ryzykiem niższej skuteczności w stosunku do nowych wariantów wirusa SARS-CoV-2, takich jak Omicron, określanych jako VOC (Variants of Concern) - wymagających wzmożonej czujności epidemiologów.
Pomimo tego szczepionki ograniczają istotnie ryzyko choroby i bardzo znacząco ograniczają ryzyko hospitalizacji i śmierci. Według raportu Narodowego Instytutu Zdrowia Publicznego zatytułowanego "Analiza ryzyka zgonu z powodu ogółu przyczyn oraz z powodu COVID-19 osób zaszczepionych i niezaszczepionych przeciw COVID-19" ryzyko zgonu z powodu COIVD-19 jest wielokrotnie większe u osób, które nie przyjęły szczepionki. Oszacowano, że ryzyko śmierci w całej analizowanej populacji niezaszczepionych w stosunku do zaszczepionych wyniosło 59,92%. Jednocześnie zgony wśród osób w pełni zaszczepionych - chociaż się zdarzają - są bardzo rzadkie i najprawdopodobniej są to ułamki procenta w ogólnej liczbie osób po wakcynacji.
Czy wszystkie szczepionki przeciwko COVID-19 są tak samo skuteczne?
Aby móc wiarygodnie porównywać ze sobą poszczególne szczepionki przeciwko COVID-19, każda z nich powinna zostać przebadana dokładnie w taki sam sposób. Tymczasem badania kliniczne szczepionek przeprowadzone były w różnych okolicznościach, takich jak etap pandemii, rodzaj i wielkość populacji, pora roku, region świata czy przewaga konkretnego wariantu SARS-CoV-2 na danym terenie. Informację dotyczącą procentu, w jakim szczepionka chroni przed zachorowaniem, należy więc traktować jako wynik danego badania klinicznego, ale niekoniecznie jako wskaźnik, za pomocą którego powinniśmy porównywać ze sobą te produkty.
Warto jest także zadać sobie pytanie, w jakim celu stosujemy szczepionkę. Optymalnie byłoby w ogóle nie zachorować, jednak nadrzędnym celem jest ochrona przed ciężkim przebiegiem zakończonym hospitalizacją i śmiercią. A z tym zadaniem każda z zarejestrowanych w naszym kraju szczepionek radzi sobie dobrze i według wielu źródeł zapewnia bardzo wysoką ochronę "przed najgorszym".
Dane z USA pokazały, że osoby niezaszczepione są 14 razy bardziej narażone na zgon z powodu COVID-19 oraz 5,8 raza bardziej narażone na samą infekcję. 30 listopada polskie Ministerstwo Zdrowia podając dane statystyczne poinformowało, że tego dnia spośród "zaraportowanych 526 ofiar śmiertelnych epidemii, 386 stanowią osoby niezaszczepione. Spośród osób zaszczepionych 109 miało choroby współistniejące, a średnia ich wieku to ponad 65 lat". Dlatego eksperci są zgodni, że "najlepsza szczepionka to taka, którą możesz przyjąć jak najszybciej", ponieważ wszystkie wykazują oczekiwaną skuteczność.Warto jednak w tym miejscu zaznaczyć, że poszczególne szczepionki mogą mieć inne wskazania dotyczące progu wiekowego od jakiego można przyjąć preparat. Aktualnie dla osób niepełnoletnich (od 5. roku życia) rejestrację ma wyłącznie preparat Comirnaty - szczepionka firmy Pfizer.
Nazwa i rodzaj szczepionki | Jaka jest skuteczność szczepionki w zapobieganiu COVID-19?* |
AstraZeneca: szczepionka wektorowa Vaxzevria | 67%** |
Johnson & Johnson: szczepionka wektorowa COVID-19 Vaccine Janssen | 66% |
Moderna: szczepionka mRNA Spikevax | 94% |
Pfizer / BioNTech: szczepionka mRNA Comirnaty | 95% |
* Dane podstawowe, wraz z pojawianiem się nowych wariantów wirusa SARS-COV-2 skuteczność poszczególnych szczepionek może być zmienna i należy się liczyć z tym, że może być niższa.
** Uważa się, że szczepionka ma większa skuteczność (ok. 81%), jeśli jest podawana w schemacie uwzględniającym drugą dawkę po 3 miesiącach od pierwszej [4].
Czy szczepionki chronią przed wariantem Delta i Omicron?
Dostępne dane pokazują, że wariant Omicron jest bardziej zakaźny, ale mniej zjadliwy (choroba ma statystycznie lżejszy przebieg). Szacuje się, że ryzyko hospitalizacji po zakażeniu wariantem Omicron to jest od jednej trzeciej do jednej drugiej mniejsze niż w przypadku wariantu Delta.
Skuteczność szczepionek w zapobieganiu chorobie objawowej jest niższa w przypadku nowych wariantów, co oznacza więcej "infekcji przełamujących" wśród zaszczepionych, ale szczepienia nadal zapewniają wysoki poziom ochrony przed ciężką chorobą i pobytem w szpitalu.
Podobnie Moderna, producent szczepionki Spikevax podał, że dawka przypominająca (booster) w dawce 50 mcg zwiększa poziom przeciwciał neutralizujących przeciwko wariantowi Omicron około 37 razy.
Pozostali producenci wystosowali na razie jedynie oświadczenia, iż oceniają skuteczność swoich preparatów we wszystkich wariantach. Są jednak doniesienia mówiące o tym, że bez doszczepienia się ochrona przed Omicronem może być bardzo nikła, szczególnie w przypadku szczepionek wektorowych (Astra Zeneca - Vaxzevria oraz Johnson&Johnson). Również ozdrowieńcy narażeniu są na duże ryzyko reinfekcji (ponownego zachorowania).Jak sprawdzić, czy mam odporność poszczepienną na koronawirusa?
Aby sprawdzić, czy po szczepieniu przeciwko COVID-19 pojawiła się odporność na zachorowanie, można wykonać badanie laboratoryjne polegające na określeniu poziomu (miana) odpowiednich przeciwciał. Najlepiej zbadać ilość przeciwciał w klasie IgG, skierowanych przeciwko białku S (spike - "kolca") koronawirusa. To właśnie to białko jest czynnikiem warunkującym wnikanie wirusa do komórki i to ono jest wykorzystywane do wywołania reakcji układu odpornościowego po podaniu szczepionki. Badanie polega na pobraniu krwi żylnej i nie wymaga szczególnego przygotowania.
W celu oceny ochrony po szczepieniu nie będą natomiast pomocne testy wykrywające przeciwciała skierowane przeciwko białku N koronawirusa (np. domowego użytku), które mogą pojawić się tylko u osób, które przechorowały COVID-19. Czytaj więcej: Czy dodani wynik domowego testu kasetkowego w klasie IgG świadczy o odporności nabytej po przechorowaniu czy może być dodatni po szczepieniu?
Na zakończenie należy jednak zwrócić uwagę, że powstawanie przeciwciał neutralizujących wirusa to tylko jeden z mechanizmów budujących odporność po szczepieniu. Szczepionka wzbudza także powstawanie długożyjących komórek pamięci immunologicznej (dzięki nim możliwe jest szybkie wznowienie produkcji przeciwciał) oraz odpowiedź komórkową nieswoistą, a więc dodatkowe, niespecyficzne mechanizmy obrony organizmu. Ocena odporności typu komórkowego jest trudna oraz czasochłonna i przeprowadzają ją zwykle tylko wyspecjalizowane ośrodki badawcze. Dlatego badanie tego typu odporności po szczepieniu nie znajdziemy w standardowej ofercie laboratorium diagnostycznego.
Czy odporność po szczepieniu i przechorowaniu jest taka sama?
Amerykańskie Centrum Kontroli i Zapobiegania Chorób (CDC) opublikowało badania, z których można wyciągnąć wniosek, że odporność po szczepieniu jest silniejsza niż po infekcji, chociaż utrzymuje się ona mniej więcej tak samo długo (co najmniej przez pół roku).
Co ciekawe, są także doniesienia, że szczepienie po przechorowaniu może spowodować wytworzenie niezwykle silnej odporności hybrydowej, czyli połączenia naturalnej odpowiedzi immunologicznej po chorobie z odpornością wywołaną podaniem szczepionki.
Czy będzie konieczność przyjęcia kolejnych dawek szczepionki?
Na ten moment w pełni uzasadnione jest przyjęcie dawki przypominającej (boostera). Od 2 listopada 2021 r. wszystkie osoby, które ukończyły 18 rok życia i otrzymały pełny schemat szczepienia (dwie dawki) preparatów Comirnaty (Pfizer-BioNTech), Spikevax (Moderna) lub Vaxzevria (AstraZeneca) lub jedną dawkę szczepionki COVID-19 Vaccine Janssen mogą przyjąć dawkę przypominającą określaną jako booster. Wymagane jest zachowanie odstępu co najmniej 6 miesięcy od ukończeniu pełnego schematu szczepienia przeciw COVID-19 (5. miesięcy u osób powyżej 50. roku życia). U osób szczepionych dawką przypominającą można stosować szczepionkę Comirnaty w pełnej dawce 0,3 ml oraz szczepionkę Spikevax - połowę dawki, czyli 50 µg (0,25 ml), a od 3 stycznia 2022 roku warunkowo także szczepionkę COVID-19 Vaccine Janssen w pełnej dawce 0,5 ml.
Także od nowego roku osoby zaszczepione jedną dawką szczepionki COVID-19 Vaccine Janssen będą mogły przyjąć dawkę przypominającą tej szczepionki w odstępie co najmniej 2. miesięcy od pierwotnego szczepienia.
Dawka przypominająca (booster)
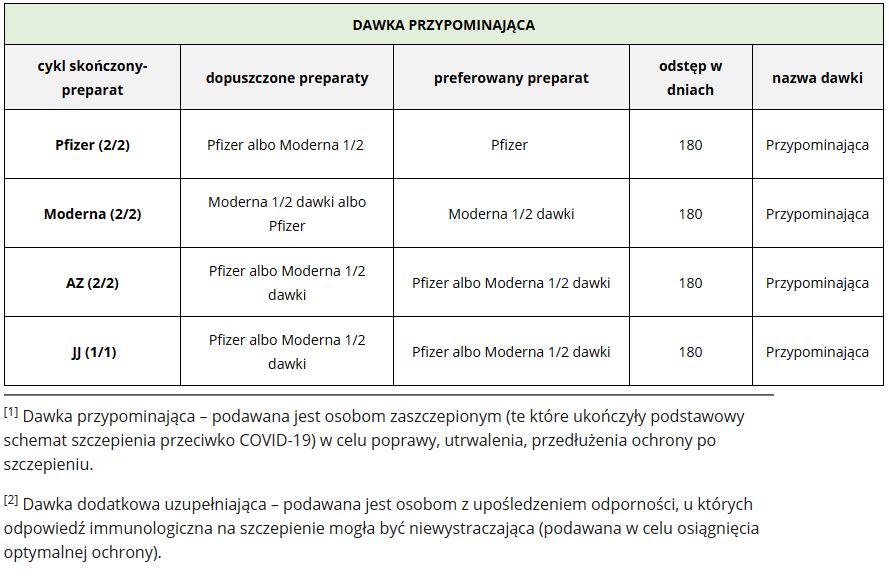
Żródło: Komunikat nr 14 Ministra Zdrowia w sprawie szczepień przeciw COVID-19 dawką przypominającą oraz dawką dodatkową uzupełniającą schemat podstawowy, Komunikat nr 17 Ministra Zdrowia w sprawie schematów mieszanych dla szczepień przeciw COVID-19 preparatami AstraZeneca, Pfizer/BionTech, Moderna oraz szczepionki COVID-19 Vaccine Janssen
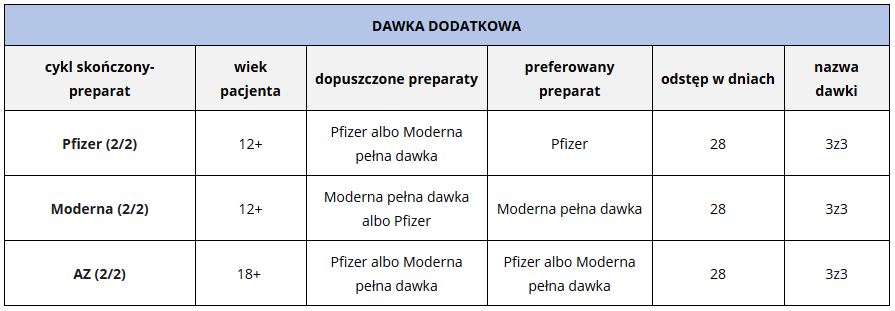
Aktualnie zaleca się także stosowanie dodatkowej dawki szczepionki u osób z zaburzeniami odporności. Szczepienie przypominające powinno mieć miejsce nie wcześniej niż 28 dni od zakończenia podstawowego cyklu szczepień. Do osób uprawnionych zaliczono pacjentów otrzymujących aktywne leczenie przeciwnowotworowe, po przeszczepach, z zespołami niedoborów odporności (w tym z HIV), leczonych dużymi dawkami glikokortykosteroidów lub innych leków osłabiających odpowiedź układu immunologicznego, a także dializowanych z powodu niewydolności nerek.
Dawka dodatkowa
 Jeśli wariant Omicron lub kolejne - jeśli nadejdą - przełamią znacząco odporność poszczepienną, to najprawdopodobniej konieczne będzie przyjęcie następnych dawek szczepionki dostosowanej do nowych wariantów koronawirusa. Według deklaracji koncernu Pfizer, wakcyna dostosowana dla wariantu Omicron może być dostępna w okolicach marca 2022. Jednak już 8 lipca 2021 firmy Pfizer i BioNTech poinformowały, że pracują nad nową wersją szczepionki przeciwko COVID-19, w tym czasie w związku z pojawieniem się wariantu Delta.
Jeśli wariant Omicron lub kolejne - jeśli nadejdą - przełamią znacząco odporność poszczepienną, to najprawdopodobniej konieczne będzie przyjęcie następnych dawek szczepionki dostosowanej do nowych wariantów koronawirusa. Według deklaracji koncernu Pfizer, wakcyna dostosowana dla wariantu Omicron może być dostępna w okolicach marca 2022. Jednak już 8 lipca 2021 firmy Pfizer i BioNTech poinformowały, że pracują nad nową wersją szczepionki przeciwko COVID-19, w tym czasie w związku z pojawieniem się wariantu Delta.Którą szczepionkę przyjąć jako booster?
7 grudnia 2021 roku Europejska Agencja Leków oraz Europejskie Centrum ds. Zapobiegania i Kontroli Chorób wydały komunikat, w którym informują, że są dowody na to, iż mieszane schematy szczepień, zwane także szczepieniami heterologicznymi mogą zapewnić lepszą odporność, niż przyjęcie cyklu szczepień tym samym preparatem. Chodzi zarówno o cykl podstawowy, jak i o przyjęcie boostera, czyli dawki przypominającej.Najwięcej dowodów na wzmocnioną odporność przemawia za schematem szczepionka wektorowa (np. Vaxevria AstraZeneca) + szczepionka mRNA (np. Comirnaty Pfizer, Spikevax Moderna). Nie można jednak wskazać, który preparat byłby w tej sytuacji lepszy. Mniej jest także danych na temat sekwencji odwrotnej oraz mieszania szczepionek mRNA pomiędzy sobą.
Jednak w przypadku osób, które przyjęły pełny cykl szczepień preparatem mRNA (Comirnaty Pfizer lub Spikevax Moderna) w jednym z badań największy wzrost miana przeciwciał obserwowano po podaniu preparatu Moderny. Może być to więc w tym przypadku lepsza opcja na booster.
Po jakim czasie pojawia się wzrost odporności po dawce przypominającej?
Reakcja na booster jest podobna, jak po przyjęciu drugiej dawki - poziom przeciwciał zaczyna się podnosić w ciągu kilku dni i jest znaczący po tygodniu, a szczytowy - po około dwóch tygodniach od przyjęcia szczepionki.
Czy będzie konieczność regularnego przyjmowanie boosterów?
Na ten moment trudno powiedzieć, czy i ile dawek przypominających będzie koniecznych w przyszłości. Obecnie trwa zbieranie danych do opracowania "idealnej szczepionki", która - według komunikaty WHO - powinna opierać się na większej liczbie wybranych wariantów i zapewniac ochronę nie tylko przed ciężkim przebiegiem i śmiercią, ale również skuteczniej chronić przed samą infekcją. Taka multiwalentna szczepionka powinna dawać długotrwałą i silną odpowiedź, która ograniczy konieczność przyjmowania dawek przypominających.
Źródła
- Effectiveness of the BNT162b2 Covid-19 Vaccine against the B.1.1.7 and B.1.351 Variants
- Vaccine side-effects and SARS-CoV-2 infection after vaccination in users of the COVID Symptom Study app in the UK: a prospective observational study
- Significant reductions in COVID-19 infections found after single dose of Oxford-AstraZeneca and Pfizer-BioNTech vaccine
- Single-dose Oxford–AstraZeneca COVID-19 vaccine followed by a 12-week booster
- CDC Real-World Study Confirms Protective Benefits of mRNA COVID-19 Vaccines
