Mogłoby się wydawać, że w obecnych czasach będziemy głowić się tylko nad tym, jak organizować turystyczne loty w kosmos lub produkować elektroniczne narządy. Natomiast w XXI wieku świat stanął w obliczu pandemii otyłości. Z pomocą w leczeniu choroby sklasyfikowanej w ICD-10 jako E66 przychodzi nowoczesna farmakoterapia, która okazuję się na tyle skuteczna, że zaczyna jej brakować...
Spis treści
Aktualizacja styczeń 2024 - pierwsza dostawa Mounjaro do Polski
Aktualizacja 17 stycznia 2023 - tirzepatyd - nowy lek dla pacjentów z cukrzycą typu 2
Leki na odchudzanie inspirowane naturą
Leki na odchudzanie czy na cukrzycę?
Skuteczność nowoczesnych leków przeciwcukrzycowych w leczeniu otyłości
Co zrobić, gdy nie ma semaglutydu? Jakie alternatywy mają pacjenci?
Ciemna strona mocy, czyli działania niepożądane leków na otyłość
Ogromny popyt i brak dostępności leków = raj dla oszustów
Czy leku Ozempic brakuje tylko w Polsce?
Aktualizacja styczeń 2024 - pierwsza dostawa Mounjaro do Polski
W II połowie stycznia 2024 r. trafiła do Polski pierwsza dostawa leku z tirzepatydem - Mounjaro.
Mounjaro jest wskazany w leczeniu osób dorosłych z niedostatecznie kontrolowaną cukrzycą typu 2 jako uzupełnienie diety i ćwiczeń fizycznych w monoterapii, gdy stosowanie metforminy uważa się za niewłaściwe z powodu nietolerancji lub przeciwwskazań lub w skojarzeniu z innymi produktami leczniczymi stosowanymi w leczeniu cukrzycy.
Ponadto lek jest również wskazany w uzupełnieniu diety o obniżonej wartości kalorycznej i zwiększonej aktywności fizycznej w celu kontroli masy ciała, w tym utraty i utrzymania masy ciała (na odchudzanie), u osób dorosłych otyłych lub z nadwagą i co najmniej jedną chorobą współistniejącą (np. nadciśnienie, cukrzycą typu 2, stanem przedcukrzycowym czy chorobą układu sercowo-naczyniowego).
W przeciwieństwie do innych zastrzyków na cukrzycę typu 2 czy na odchudzanie, nie jest on dostępny w formie ampułkostrzykawek a fiolek z roztworem do wstrzykiwań.
Pacjenci, którzy uzyskali receptę na Mounjaro powinni zostać poinstruowani przez swojego lekarza, jak prawidłowo podać sobie lek. Lek nie ma dołączonych igieł i strzykawek. Producent rekomenduje strzykawki 1 ml z igłą do wstrzyknięć podskórnych od długości od 4 mm do 12,7 mm (najlepiej jak najkrótsze) (np. Romed 0,2x13, Strzykawka Polfa Lublin).
Pacjenci stosujący na odchudzanie semaglutyd mogą zadawać sobie pytanie - czy tirzepatyd jest skuteczniejszym lekiem na odchudzanie niż semaglutyd? Badania pokazują przewagę tirzepatydu nad semaglutydem - więcej tutaj: Jaki lek jest skuteczniejszy na odchudzanie - tirzepatyd czy semaglutyd?
Nawet jeśli skuteczność nie byłaby znacząco większa, tirzepatyd może stanowić alternatywę dla ciągle trudnodostępnych leków z semaglutydem czy liraglutydem.
Aktualizacja 22 lutego 2023 - liksysenatyd + insulina glargine - nowy lek dla pacjentów z cukrzycą typu 2
Od 1 marca 2023 r. w refundacji dostępny ma być nowy lek dla osób z cukrzycą typu 2. Preparat Suliqua zawiera liksysenatyd oraz insulinę glargine. Do tej pory liksysenatyd dostępny był w postaci preparatu Lyxumia, a insulina glargine w produktach np. Lantus, Toujeo, Abasaglar.
Nowa forma (Suliqua) oznacza możliwość podania dwóch różnych substancji czynnych w postaci zastrzyku wykonywanego raz na dobę.
Produkt Suliqua jest wskazany w leczeniu dorosłych pacjentów z niedostatecznie kontrolowaną cukrzycą typu 2 w celu poprawy kontroli glikemii, wspomagająco z dietą i ćwiczeniami fizycznymi, w uzupełnieniu leczenia metforminą (np. Glucophage, Metformax, Siofor) lub metforminą stosowaną z inhibitorami kotransportera sodowo-glukozowego 2 (SGLT-2) (np. Forxiga, Jardiance, Invokana).
Lek z insuliną glargine i liksysenatydem dostępny ma być w dwóch różnych dawkach (Suliqua 100 j.m./ml + 33 mcg/ml oraz Suliqua 100 j.m./ml + 50 mcg/ml). Wybór danego wariantu uzależniony jest od dobowego zapotrzebowania danego pacjenta na insulinę.
W związku z tym, że nowy preparat zawiera w swoim składzie insulinę, można przypuszczać, że nie będzie tak chętnie stosowany off-label (poza wskazaniami) przez osoby, które nie mają cukrzycy typu 2, ale chcą zmniejszyć swoją masę ciała. Insulina jest lekiem stosowanym wtedy, gdy inne możliwości leczenia cukrzycy typu 2 nie pozwalają obniżyć zbyt wysokiego poziomu cukru we krwi.
Aktualizacja 17 stycznia 2023 - tirzepatyd - nowy lek dla pacjentów z cukrzycą typu 2
15 września 2022 r. Mounjaro, lek zawierający tirzepatyd, otrzymał pozwolenie na dopuszczenie do obrotu w całej Unii Europejskiej.
Tirzepatyd jest podwójnym agonistą glukozależnego polipeptydu insulinotropowego (GIP) i receptorów glukagonopodobnego peptydu-1 (GLP-1). GIP i GLP to hormony, które stymulują wydzielanie insuliny i zmniejszają wydzielanie glukagonu. Produkt wskazany jest w leczeniu osób dorosłych z niedostatecznie kontrolowaną cukrzycą typu 2 jako uzupełnienie diety i ćwiczeń fizycznych.
Preparat Mounjaro podawany jest raz w tygodniu, podskórnie. Obecnie produkt nie jest jeszcze dostępny w aptekach w Polsce.
Leki na odchudzanie inspirowane naturą
W naszym organizmie działa wiele różnych substancji, enzymów, hormonów. Dzięki nim następują różne przemiany, np. nasz mózg dostaje sygnał o tym, że czas na obiad, albo mięśnie są informowane, że za 5 minut odjedzie nasz autobus i czas na sprint.
Odkrycie hormonalnego połączenia między jelitami a trzustką, czyli tzw. “efektu inkretynowego” bez wątpienia zmieniło obraz leczenia cukrzycy typu 2 i otyłości. Ten fizjologiczny efekt jest skutkiem aktywności głównie dwóch hormonów przewodu pokarmowego: GLP-1 (glukagonopodobnego peptydu 1) i GIP (zależnego od glukozy peptydu insulinotropowego).
Mam nadzieję, że nie wystraszyły Was te trudne nazwy, ale to właśnie te hormony sprawiają, że wydzielanie insuliny jest większe nawet o 60%! A cały “myk” polega na tym, że dzieje się to w odpowiedzi na posiłek, czyli wtedy, kiedy insulina jest najbardziej potrzebna.
Gila monster

Źródło: Wikipedia
Nasze własne hormony GLP-1 i GIP są nietrwałe, więc aby pomóc pacjentom z cukrzycą, rozpoczęto poszukiwania, jak to często bywa, wśród innych zwierząt. Pierwszym odkrytym analogiem receptora GLP-1 była, wytwarzana w ślinie pustynnego gada Gila monster, egzentyna 4. Jej syntetyczną wersją jest eksenatyd, który stał się dostępny dla pacjentów pod nazwą Byetta oraz w technologii LAR (long acting release - postać długo działająca) pod nazwą Bydureon, oba firmy AstraZeneca.
Na przestrzeni dosłownie kilku lat pojawiły się kolejne substancje, takie jak chociażby semaglutyd (np. Ozempic, Rybelsus, Wegovy), liraglutyd (np. Saxenda, Victoza) czy dulaglutyd (np. Trulicity).
Semaglutyd (i inne analogi), tak jak naturalny GLP-1 w sposób zależny od glukozy, pobudza wydzielanie insuliny i zmniejszenie wydzielania glukagonu (hormonu przeciwstawnego do insuliny). Mechanizm zmniejszenia stężenia glukozy we krwi obejmuje również niewielkie opóźnienie w poposiłkowym opróżnianiu żołądka. Poza tym, bardzo istotną właściwością tej grupy leków jest redukcja masy ciała, co w niekwestionowany sposób przyczyniło się do wzrostu zainteresowania tymi substancjami nie tylko wśród osób z cukrzycą.
Leki na odchudzanie czy na cukrzycę?
Choć w Charakterystyce Produktu Leczniczego możemy przeczytać, że Ozempic wskazany jest do stosowania u dorosłych z niedostatecznie kontrolowaną cukrzycą typu 2 łącznie z odpowiednią dietą i wysiłkiem fizycznym (samodzielnie lub w połączeniu z innymi lekami), to produkt stosowany jest również u pacjentów bez cukrzycy, ale z nadwagą lub otyłością. W praktyce jednak wielu otyłych pacjentów może borykać się np. ze stanem przedcukrzycowym i ogólnie rozumianym “zespołem metabolicznym”. Mówimy wtedy o stosowaniu leku off-label, czyli poza wskazaniami.
Substancja pokrewna do semaglutydu, liraglutyd w preparacie Saxenda, również podawany podskórnie, został zarejestrowany już typowo do stosowania wraz z dietą o obniżonej wartości kalorycznej i zwiększonym wysiłkiem fizycznym w celu kontroli masy ciała u osób z BMI (ang. BMI, Body Mass Index)
≥30 kg/m² (otyłość), lub
≥27 kg/m² do <30 kg/m² (nadwaga) z przynajmniej jedną chorobą współistniejącą związaną z nieprawidłową masą ciała, taką jak zaburzenia gospodarki węglowodanowej (stan przedcukrzycowy lub cukrzyca typu 2), nadciśnienie tętnicze, dyslipidemia lub obturacyjny bezdech senny.
Skuteczność nowoczesnych leków przeciwcukrzycowych w leczeniu otyłości
Choć substancje, jak semaglutyd, liraglutyd, eksenatyd, dulaglutyd, itd. są sobie “pokrewne” i należą do jednej grupy, to niektóre analogi GLP-1 mają mniejsze, a niektóre większe możliwości redukcji masy ciała.
W randomizowanym badaniu klinicznym STEP 8 porównywano skuteczność i profil działań niepożądanych podawanego raz w tygodniu podskórnie semaglutydu w dawce 2,4 mg z podawanym raz dziennie podskórnie liraglutydem w dawce 3,0 mg. Leki stosowano u osób z nadwagą lub otyłością bez cukrzycy, a terapii towarzyszyły zalecenia dotyczące diety i aktywność fizyczna. Wyniki badania wykazały, że semaglutyd pozwalał na osiągnięcie lepszych wyników niż liraglutyd.
Semaglutyd hamuje apetyt - w porównaniu z placebo powodował zmniejszenie przyjmowania kalorii w 3 kolejnych dowolnie złożonych posiłkach o 18–35%. Efekt związany jest z receptorami GLP-1 znajdującymi się w trzustce i mózgu. Oznacza to, że semaglutyd może wpływać np. na ośrodek nagrody znajdujący się w mózgu. Dzięki temu mózg traktuje sygnał w ten sam sposób, jak byśmy zjedli kawałek pysznego ciasta… choć w rzeczywistości go nie zjedliśmy. Wywiera też korzystny wpływ na stężenie lipidów w osoczu (zmniejsza stężenie triglicerydów o 12% i cholesterolu VLDL o 21%, obniża skurczowe ciśnienie krwi oraz zmniejsza stan zapalny.
W styczniu tego roku (6.01.2022r.) EMA zaakceptowała kolejny preparat semaglutydu firmy NovoNordisk - Wegovy. Ten preparat, tak jak Ozempic, dostępny jest w postaci roztworu podawanego podskórnie 1 raz w tygodniu, jednak dawką podtrzymującą jest 2,4 mg semaglutydu, a nie 1 mg. Różnicą są również wskazania, Wegovy przeznaczony jest już do stosowania wraz z dietą o obniżonej wartości kalorycznej i zwiększonym wysiłkiem fizycznym w celu kontroli masy ciała, w tym w celu zmniejszenia i utrzymania masy ciała u dorosłych pacjentów. Wskazania dotyczące BMI są bardzo podobne, jak te dotyczące preparatu liragutydu (Saxenda). Nie jest on jednak jeszcze dostępny w polskich aptekach.
Ogromny popyt na leki doprowadził do przedłużających się problemów z dostępem do preparatów dla pacjentów, którzy rozpoczęli już terapię.
Dostępność leku w aptekach
Ozempic wciąż znajduje się w wykazie leków zagrożonych dostępnością (maj 2022), o czym pisaliśmy na naszym blogu: Jakich leków może zabraknąć w Polsce - maj 2022 oraz Leki, które zniknęły z aptek - kwiecień 2022.
Aktualizacja ze stycznia 2024 r. - Ozempic nadal na liście braków - Leki, które zniknęły z aptek - grudzień 2023 r.)
Utrudniony dostęp do leku utrzymuje się od kilku miesięcy i związany jest ze stale rosnącym popytem. Najbardziej odczuwalne są braki dawki 1 mg, natomiast nasze statystyki pokazują także spadek dostępności dwóch mniejszych dawek - 0,5 mg oraz 0,25 mg.
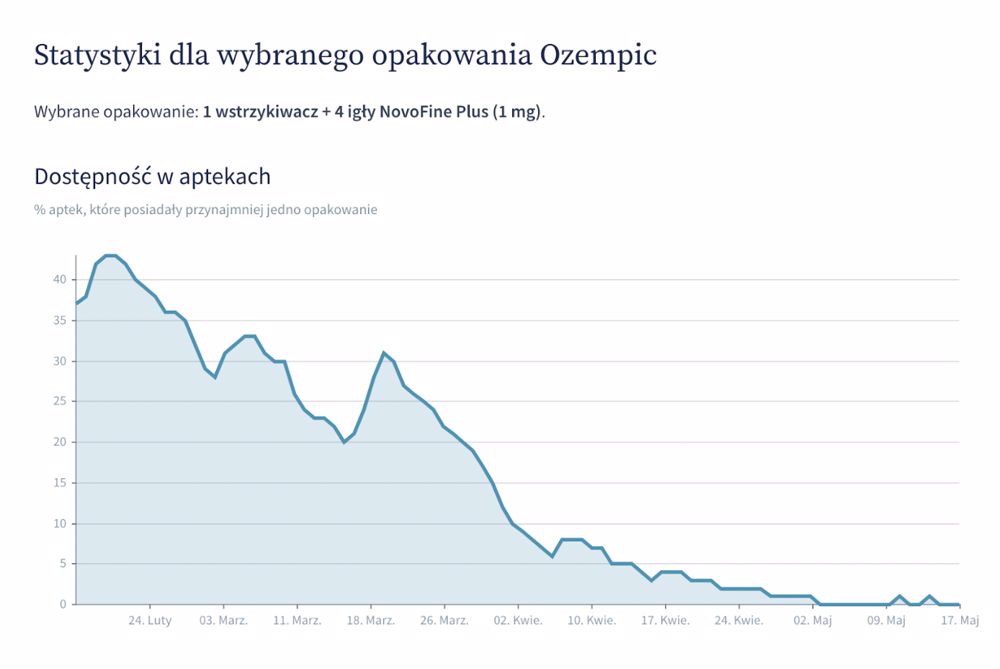
Źródło: GdziePoLek
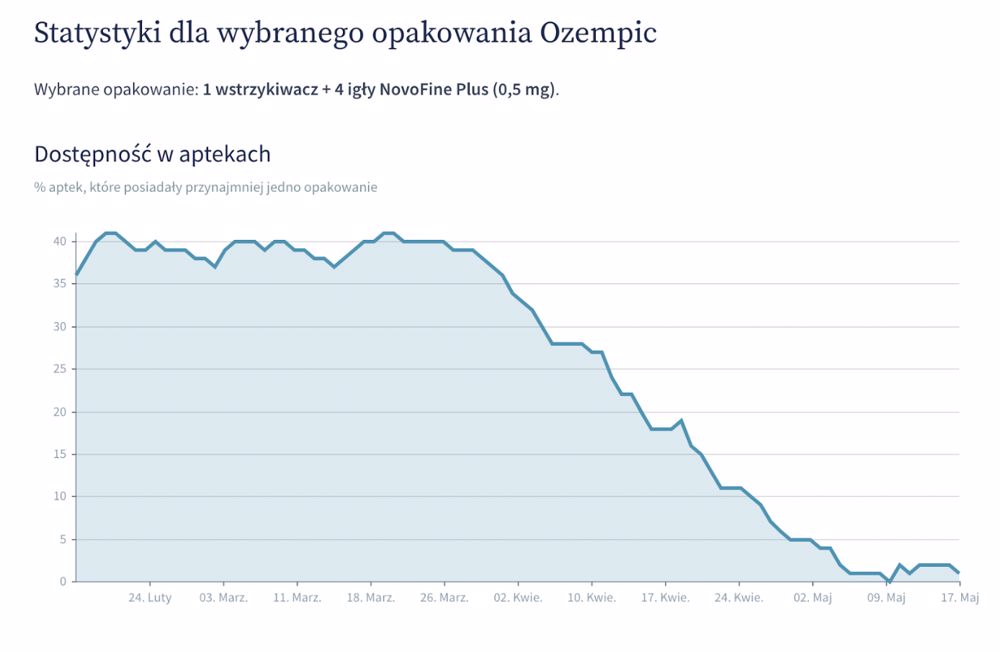
Źródło: GdziePoLek
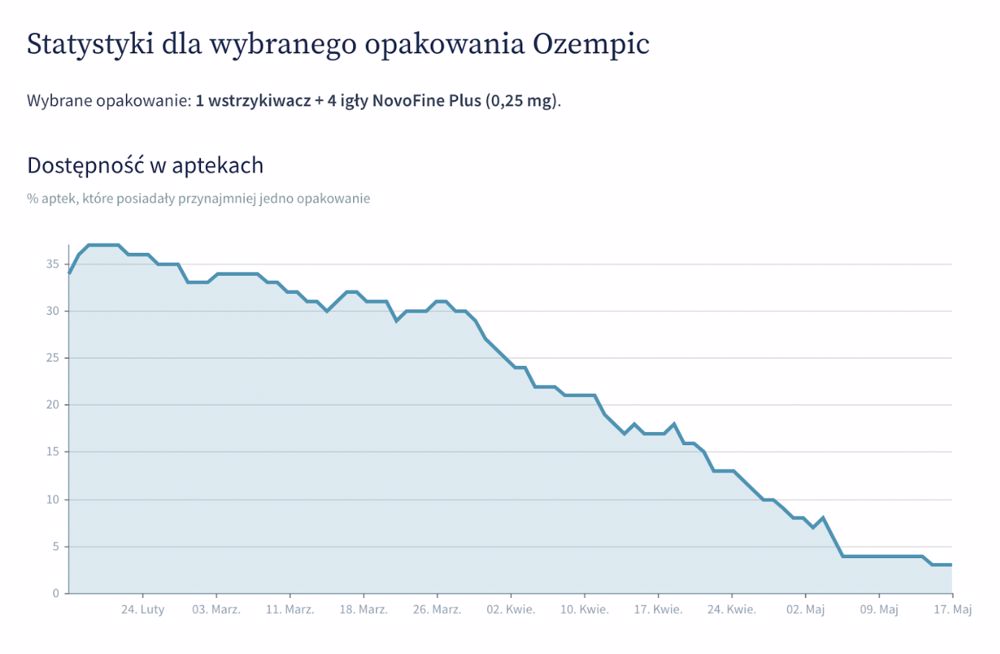
Źródło: GdziePoLek
Skąd takie różnice? Dlaczego największy problem jest z dostępnością dawki 1 mg? Z jednej strony mogą one wynikać z faktu, że dawki 0,25 mg oraz 0,5 mg są dawkami “przejściowymi”. Dawka początkowa wynosi 0,25 mg semaglutydu 1x/tydz. Po 4 tygodniach dawkę należy zwiększyć do 0,5 mg 1x/tydz., a po co najmniej 4 tygodniach przyjmowania dawki 0,5 mg 1x/tydz., dawkę można zwiększyć do 1 mg 1x/tydz. w celu dodatkowej poprawy kontroli glikemii. Dlatego większość pacjentów w trakcie terapii stosuje peny w dawce 1 mg.
Z drugiej strony wśród pacjentów funkcjonują wskazówki dotyczące dawkowania leku, które mają zmniejszyć miesięczne koszty terapii. Polegają na tym, aby używając pena 1 mg podawać tylko część jego dawki, w zależności od potrzeb 0,5 mg lub 0,25 mg odliczone na tzw. “kliki”.
Tym sposobem np. zamiast 4 dawek z pena 0,5 mg, uzyskują 8 dawek z pena przeznaczonego do podania 1 mg. W związku z tym, że każda dawka leku dostępna jest w tej samej cenie - koszty miesięczne zmniejszają się o połowę. Z jednej strony zrozumiałe jest takie postępowanie, gdy jest jedyną możliwością, aby w ogóle rozpocząć tego typu terapię. Z drugiej strony warto ostrzegać pacjentów, że nie jest to rozwiązanie zalecane przez producenta, a to oznacza, że nikt nie sprawdził czy faktycznie w ten sposób podajemy odpowiednią dawkę leku.

Źródło: GdziePoLek, Zapytaj Farmaceutę

Źródło: GdziePoLek, Zapytaj Farmaceutę
Co zrobić, gdy nie ma semaglutydu? Jakie alternatywy mają pacjenci?
Coraz lepiej wygląda dostępność nowego preparatu semaglutydu w tabletkach, który może być alternatywą dla osób w trakcie terapii lekiem Ozempic. Rybelsus został opracowany za pomocą nowej technologii SNAC. SNAC (Sodium-N-[8-(2-hydroxybenzoyl) amino] caprylate), salkaprozat sodu, chroni semaglutyd przed rozkładem w żołądku i jest “wzmacniaczem” wchłaniania leku.
Semaglutyd w tabletkach stosuje się rano, na pusty żołądek i popija wodą. Aby zwiększyć wchłanianie leku zaleca się rozpocząć jedzenie i picie najszybciej po 30 minutach od zażycia leku. U pacjentów leczonych lewotyroksyną, np. Letrox, Euthyrox, Tirosint Sol (stosowaną przy niedoczynności tarczycy) i semaglutydem w tabletkach warto monitorować parametry pracy tarczycy.
Rybelsus nie jest jednak obecnie refundowany, a miesięczny koszt terapii to ok. 600 zł (stosuje się 1 tabletkę dziennie), w porównaniu przy 357,72 zł za miesiąc leczenia Ozempicem (lub 107,32 zł, jeśli pacjent spełnia kryteria refundacyjne).
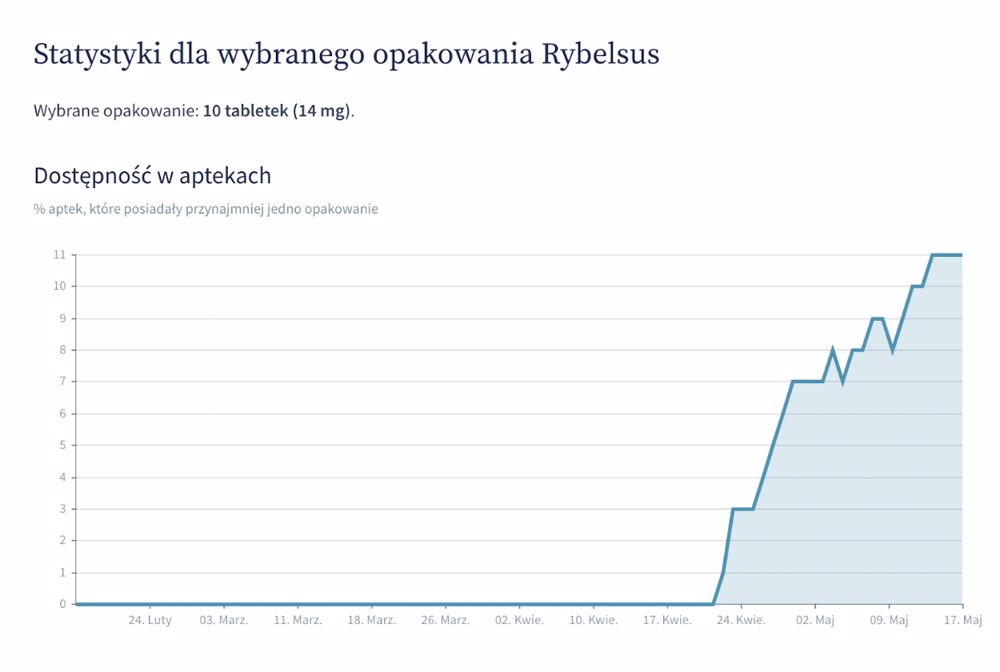
Źródło: GdziePoLek
Rybelsus jest również coraz częściej wyszukiwany na naszej stronie:
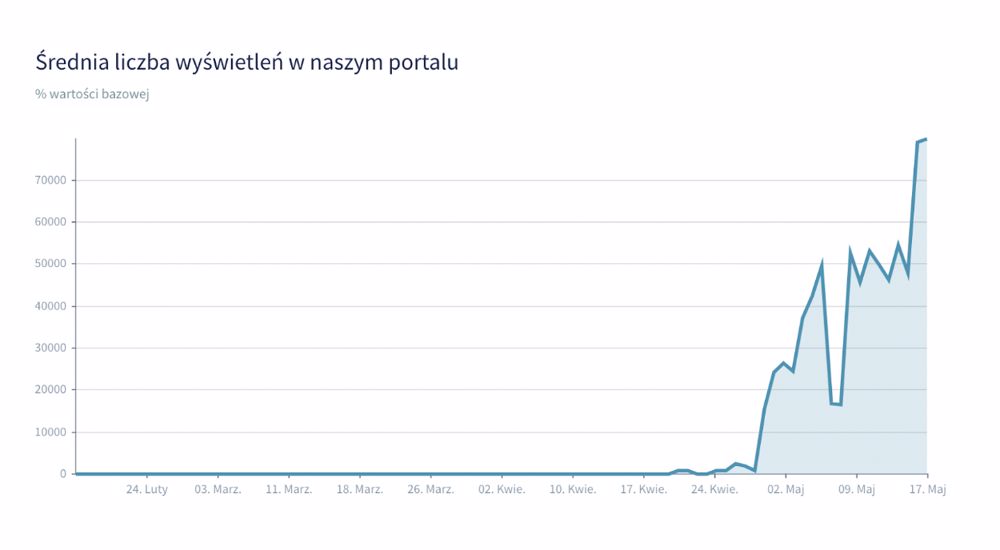
Źródło: GdziePoLek
Ciemna strona mocy, czyli działania niepożądane leków na otyłość
Jak przy każdym leku, poza przebadaną skutecznością, jest też druga strona medalu, czyli działania niepożądane oraz przeciwwskazania.
Leki z grupy analogów GLP-1 to nie są preparaty dla wszystkich. Jedną z ważnych sytuacji, która może okazać się przeciwwskazaniem do stosowania tego typu leków jest przebyte zapalenie trzustki. Działania niepożądane, które zwykle są przemijające, ale występują u pacjentów stosunkowo często to: nudności, wymioty, biegunka, bóle brzucha, wzdęcia brzucha, odbijanie się, niestrawność, zgaga.
Mimo tego, zdarzają się pacjenci, którzy stosują lek na własną rękę, choć jest on dostępny tylko na receptę. Wielu z nich nie wie, w jaki sposób zwiększać dawkę leku, jak prawidłowo go podawać i co zrobić w przypadku wystąpienia wspomnianych działań niepożądanych. Pamiętajmy więc, że jedynym słusznym rozwiązaniem jest prowadzenie tego typu terapii pod okiem lekarza.
Ogromny popyt i brak dostępności leków = raj dla oszustów
Choć Internet daje ogromne możliwości, jeśli chodzi o wyszukiwanie potrzebnego nam leku i kontakt z aptekami, to niestety wymaga od nas również zachowania czujności. W Internecie można nabrać się na działania oszustów, którzy wykorzystując obecne braki leku, oferują nieznane substancje w postaci proszku i płynu do jego rozpuszczenia, które rzekomo są lekiem Ozempic. O takiej sytuacji informowała dr hab. n. med. Karolina Kędzierska-Kapuza (@diabetolog_nefrolog) na swoim Instagramie, której pacjentka niemal stała się ofiarą takiego właśnie oszustwa. Dlatego apelujemy o rozwagę i czujność! Jeśli jesteś pacjentem i nie masz możliwości wykupienia potrzebnego leku - skontaktuj się z zaufanym medykiem, najlepiej farmaceutą lub lekarzem prowadzącym Twoje leczenie. Możesz również zadać nam pytanie na Zapytaj Farmaceutę.

Źródło: Instagram @diabetolog_nefrolog
Czy leku Ozempic brakuje tylko w Polsce?
Jak podaje producent, problem z dostępnością leku Ozempic nie dotyczy tylko Polski. Lek jest trudno dostępny na całym świecie. Wynika to ze zwiększonego zainteresowania pacjentów tym produktem. Firma nie jest w stanie z dnia na dzień zwiększyć swoich mocy przerobowych, choć robi wszystko, by sprostać oczekiwaniom pacjentów. Obecnie, choć dostawy do hurtowni realizowane są regularnie, leku ciągle brakuje. Na GdziePoLek staramy się trzymać rękę na pulsie i informujemy Was, gdy dostępność leków się zmienia.
Myśląc o profilaktyce i leczeniu cukrzycy na pierwszy plan wysuwają się nowoczesne leki i technologia. Dostęp pacjentów do nowych terapii jest niepodważalnie ważny w całym procesie, ponieważ jako medycy chcemy leczyć swoich pacjentów jak najlepiej i jak najszybciej. Trwają badania nad coraz lepszymi substancjami z grupy analogów GLP-1 i GIP. 13 maja FDA zatwierdziło pierwszy tego typu preparat, jest to lek Mounjaro, zawierający tirzepatyd, wyprodukowany przez firmę Eli Lilly. Nowe rozwiązania mają mieć jeszcze lepszą skuteczność i powodować mniej działań niepożądanych. Jednak jest jeszcze jeden, równie istotny i niestety często zaniedbywany aspekt efektywnej terapii - edukacja żywieniowa, psychologiczna, diabetologiczna, farmaceutyczna. Bez niej nawet najlepsze terapie i najnowocześniejsze systemy w dłuższej perspektywie mogą niewiele zmienić. O edukacji diabetologicznej i roli farmaceuty pisaliśmy tutaj. Lek pomoże nam ruszyć całą “machinę”, czyli naszą gospodarkę hormonalno-metaboliczną i osiągnąć cel, czyli prawidłową masę ciała. A co, gdy kiedyś go odstawimy? Jak nie wpaść z powrotem w błędne koło? Mam nadzieję, że i na to znajdziemy równie dobre rozwiązanie.
Źródła
https://www.fda.gov/news-events/press-announcements/fda-approves-novel-dual-targeted-treatment-type-2-diabetes
https://www.ema.europa.eu/en/medicines/human/EPAR/wegovy
https://www.ema.europa.eu/en/medicines/human/EPAR/mounjaro
https://en.wikipedia.org/wiki/Gila_monster
https://pubmed.ncbi.nlm.nih.gov/21194543/
https://pubmed.ncbi.nlm.nih.gov/16529340/
https://pubmed.ncbi.nlm.nih.gov/34289755/
Jacek Sieradzki “Cukrzyca - kompendium.” Via Medica, 2019.
Obwieszczenie Ministra Zdrowia z dnia 20 lutego 2023 r. w sprawie wykazu leków, środków spożywczych specjalnego przeznaczenia żywieniowego oraz wyrobów medycznych na 1 marca 2023 r.
Charakterystyka Produktu Leczniczego Suliqua
Prawa autorskie
Dozwolone kopiowanie ilustracji autorstwa GdziePoLek na własną stronę, pod warunkiem umieszczenia aktywnego linku do źródła. Kopiowanie całości lub większości tekstu nie jest dozwolone.